Главная
» Пациенты с острым панкреатитом
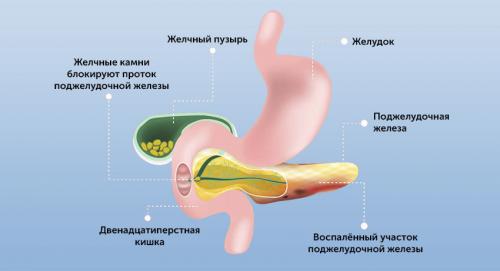
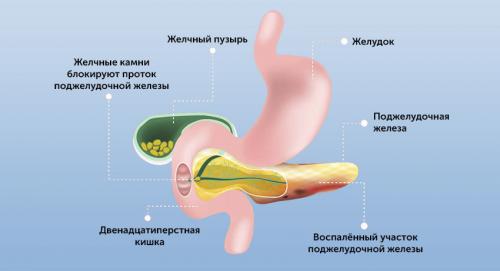
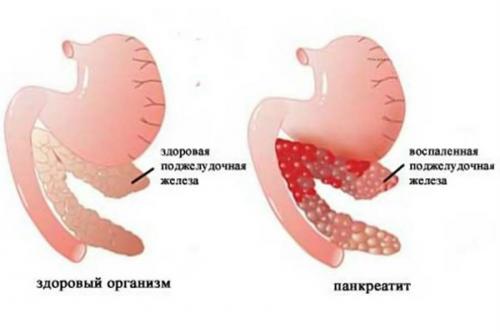
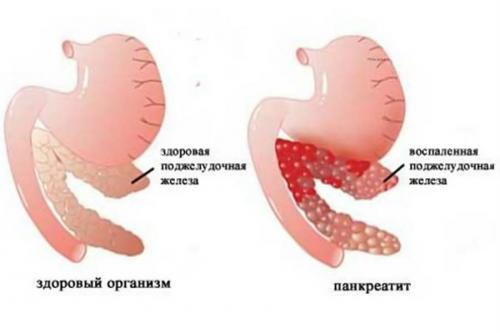
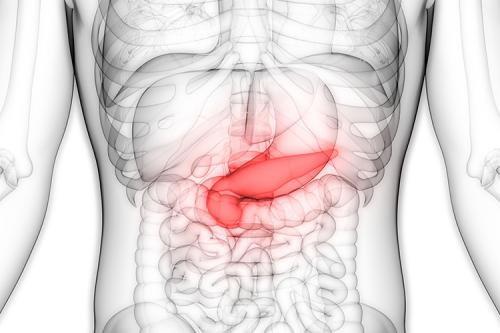
Пациенты с острым панкреатитом
- Острый панкреатит
- Панкреатит с госпитализацией
- Хронический панкреатит
- Осложнения при панкреатите
- Лечение при остром и
- Обостренный панкреатит
- Диета при остром панкреатите
- Антибиотики при панкреатите
- Пантопразол при панкреатите
- Гастрарекс при панкреатите
- Диета при панкреатите
- Диеты при панкреатите
- Лечение при панкреатите
- Диеты при хроническом панкреатите
- Диетотерапии при панкреатите
- Меню при панкреатите
- Питание при панкреатите
- Лекарства при панкреатите
Показать все
Свернуть
Вас может заинтересовать
Последние обновления на сайте:
1. В одном необычном медицинском случае женщина из Гонконга потеряла около 10 лет воспоминаний после сильного напряжения из-за тяжёлого запора.2. Уха вегетарианская. Ингредиенты:
3. Ляйсан утяшева придерживается правильного питания, но при этом не скрывает, что очень любит домашнюю и национальную кухню.
4. Киркоров снова свой визит на "Голую Вечеринку вспомнил".
5. Наталья Вавилова: как один несчастный случай изменил судьбу актрисы.
6. Рулетики из слоеного теста с колбасой и сыром.
7. Самая вкусная морковь по-корейски.
8. Капуста тушенная с куриной грудкой и стручковой фасолью.
9. Шаман заявил, что ему не стыдно за то, что он "Лизнул" Байкал.
10. Леди гага готовит новый альбом к концу 2026 года.
11. 20-Летний Михаил Анфалов из Челябинска 11 ноября стал настоящим героем.
12. Кларк гейбл и Кэрол ломбард: история большой любви и тяжёлой утраты.
13. Баста рассказал о своих самых "Безумных" фанатах.
14. Салат "Песцовая Шубка".
15. "В 2052 году державник русский, Володимир, сто лет отметит.
16. Как выбрать идеальный авокадо и не принести домой "Камень"?
17. Насте анастасиз сделали предложение.
18. Птичье молоко. Активное время готовки 20 мин + время на охлаждение.
19. Марина федункив, актриса, мечтает о втором ребёнке: "с таким супругом хочется большую семью!
20. Ты даже не представляешь, что сахар делает с твоим телом.
21. Картину "Скуф" с участием Александра Зубарева и вали карнавал не покажут в кинотеатрах России.
22. Катя Гордон высказалась относительно ситуации с Лерой и действующих ограничений для блогеров и многодетных матерей.
23. Влажный, легкий и очень вкусный шифоновый бисквит.
24. Торт "Снежинка" - нежный, пушистый, тающий.
25. Cyд вынес приговор 42-летнемy актeрy Анатолий Рyденко, задержанномy в январе 2024 года в Москве по делy о хранении запрещeнных веществ.
26. В случае если торты "не Поднимаются" или крошатся - чаще всего виноват не крем, а бисквит.
27. "Пepeцeловала 20 Мужчин Pади Pоли": Олecя Иванчeнко о цeнe pоли в кино.
28. Торт "Наполеон". Ингредиенты:
29. Салат из свеклы с горошком.
30. Елена воробей показала редкое фото с 22-летней дочерью Софией лебенбаум, недавно перенёсшей очередную операцию из-за проблем со здоровьем.
31. Салат из курицы с апельсином.
32. Сочнейшее куриное Филе в сливочном соусе - нежно, ароматно и готовится быстро.
33. Мы готовим по-русски.
34. Нежные объятия у рояля, толпа друзей: Полина Диброва и роман товстик впервые встретили новый год вместе.
35. 37-Летняя актриса Кристина асмус нашла для себя новый способ получить адреналин - экстремальное хобби!
36. Домашний рецепт холодного супа для всей семьи.
37. Мы готовим просто, вкусно, полезно.
38. Манты. Ингредиенты: Для теста:
39. Малосольные помидоры - огурцы.
40. Балиш с курагой - классический сладкий татарский пирог.
41. Мы готовим мясные продукты в домашних условиях.
42. Каpтошка в сыpно - чесночной заливке, запеченная в духовке.
43. Медовик "Дамский Каприз".
44. Анна Asti редкое фото с мамой показала.
45. Вкусный гoрoхoвый суп без мяса.
46. Торт "Светлана". Для нашего тортика нам потребуется:
47. Фаворит новогоднего стола - оливье!
48. Антрекоты с луком.
49. Да, селена Гомес выглядела ослепительно на свадьбе - её элегантное платье и безупречный макияж не оставили равнодушными никого из гостей.
50. Плов. Секреты вкусного плова!