Диета при аутоиммунном тиреоидите щитовидной железы. Определение болезни. Причины заболевания
- Диета при аутоиммунном тиреоидите щитовидной железы. Определение болезни. Причины заболевания
- Зеленый чай при аутоиммунном тиреоидите. Специальное питание при аутоиммунном заболевании должно быть
- Я вылечила аутоиммунный тиреоидит форум. Клинический случай тиреоидита Де Кервена
- Что нельзя делать при аутоиммунных заболеваниях. Какие косметологические процедуры нельзя делать при аутоиммунных заболеваниях?
- Аутоиммунный тиреоидит последствия. Причины, вызывающие тиреоидит
- Образ жизни при аутоиммунном тиреоидите. Аутоиммунный тиреоидит
Диета при аутоиммунном тиреоидите щитовидной железы. Определение болезни. Причины заболевания
Хронический аутоиммунный (лимфоматозный) тиреоидит (ХАИТ) — хроническое заболевание щитовидной железы аутоиммунного происхождения, было описано Х. Хасимото в 1912 г. Заболевание чаще наблюдается у женщин и наиболее часто диагностируется среди известных патологий щитовидной железы. Аутоиммунный тиреоидит выявляется у одной из 10-30 взрослых женщин.
Рассматриваемое заболевание аутоиммунной природы, и для него обязательно присутствие антител. Впервые опубликовали данные об обнаружении антител к ткани щитовидной железы в сыворотке у пациентов с аутоиммунным тиреоидитом в 1956 году. Впоследствии выяснилось, что аутоиммунный тиреоидит подразумевает наличие антител к тиреоглобулину, второму коллоидному антигену и тиреопероксидазе (микросомальному антигену).
Провоцирующие факторы
Сегодня принято считать, что апоптоз, то есть программируемая гибель фолликулярных клеток щитовидной железы — одна из главных причин аутоиммунного тиреоидита и других патологий щитовидной железы.Предполагается, что запуску апоптоза способствуют вирусы и генетические нарушения.
Чем опасен тиреоидит во время беременности
Аутоиммунный тиреоидит у женщины никак не отражается на возможности забеременеть и родить здорового ребёнка при условии, что у пациентки нормальный уровень гормонов — тиреотропный гормон (ТТГ) до 2,5 мЕд/л, в том числе в первом триместре беременности.
При гормональном нарушении возможны следующие осложнения:
- плацентарная недостаточность ;
- выкидыш;
- преждевременные роды;
- проблемы со сном;
- поздний токсикоз;
- замирание беременности ;
- кровотечения после родов;
- гипоксия плода;
- неонатальный тиреотоксикоз.
Зеленый чай при аутоиммунном тиреоидите. Специальное питание при аутоиммунном заболевании должно быть
- Богато микроэлементами. Недостаток селена, магния, цинка связывают с некоторыми видами аутоиммунного расстройства, которое начинается при хроническом воспалительном процессе. Воспаление способно поглощать такие важные питательные вещества. Микроэлементы содержатся в орехах и семенах. Селен находится в фасоли, печени, горохе. Овсянка и гречка содержит магний. Большое количество цинка содержит ячменная крупа, кедровые орехи плавленый сыр.
- Содержать витамин А, который способен улучшить состояние иммунитета. Согласно научным исследованиям, недостаток такого витамина нарушает иммунную защиту слизистой оболочки. В результате в дыхательные пути и желудочно-кишечный тракт проникает инфекция. Высокое содержание ретинола встречается в рыбе, моллюсках, печени, молочном жиру коров, в рационе которых была только трава. Сладкий картофель, морковь содержат провитамин, но в человеческом организме он с низкой скоростью превращается в ретинол.
- Богато витаминов к2. Медицинские исследования доказывают, что наличие этого витамина оказывает положительный эффект во время лечения иммунитета и воспалительного процесса. Высокий процент витамина к2 содержит ферментированная японская соя. При отсутствии возможности употреблять такой продукт, альтернативой служит употребление паштета из куриной, гусиной печени, сыра, желтка, творога.
- Богато железом. Недостаток железа связывают с возникновением многих аутоиммунных расстройств. Чтобы восполнить баланс железа в организме, человеку необходимо употребление говядины, печени, шпината. Для приготовления еды используется чугунная посуда.
- Содержать витамин Д. Из-за отсутствия необходимого количества витамина Д в организме может начать развитие красная волчанка, ревматоидный артрит, сахарный диабет первого типа. При недостатке этого витамина увеличивается частота инфекционного проникновения в организм. Витамин Д находится в животном и молочном жире. Человеческий организм способен самостоятельно вырабатывать этот витамин. Для этого достаточно полчаса в сутки находиться под открытыми солнечными лучами.
Я вылечила аутоиммунный тиреоидит форум. Клинический случай тиреоидита Де Кервена
Кубенский Глеб Евгеньевич
заведующий отделением - врач-анестезиолог-реаниматолог,…
Отделение реанимации и интенсивной терапии
Пациент Ш. , 56 лет
Анамнез: ранее диагностировались ИБС, АГ; в 2013 г. перенес ОИМ с проведением стентирования коронарной артерии.
Ухудшение в течение месяца, когда после перенесенной ОРВИ с катаральными явлениями, стал отмечать эпизоды субфебрильной –фебрильной лихорадки, «болей в области горла». Типичных ангинозных приступов не было. Наблюдался амбулаторно с диагнозом ОРВИ, терапия антибиотиками, бронхолитиками была не эффективна. При очередном посещении врача зарегистрирована ЭКГ расцененная как отрицательная динамика. Госпитализирован в ОРИТ с направительным диагнозом «повторный ОИМ»
Объективно при поступлении: Признаков застойной СН нет, тоны сердца умеренно приглушены, шумы не выслушиваются. АД на стабильных цифрах. Болезненность при пальпации щитовидной железы, окружающих мягких тканей шеи.
Результаты обследования
ОАК: Л- 7. 8 -7. 4 тыс. , Нв 135-130 г\л, Эр 4. 6-4. 3 млн. Лимфоциты 16-18 % . СОЭ 25-80 мм \ч
ОАМ: без патологии.
Биохимический анализ крови: Кардиоферменты, Тропонин I, Прокальцитонин –норма.
Иммунологическое исследование
Дата | Т3-свободный, пмоль/л | Т4-тироксин свободный, pmol/L | ТТГ, мкМЕ/мл | АТ-ТПО, IU/ml | АТ-ТГ, МЕ/мл | С-реактивный белок | Тропонин I, ng/ml | Антистрептолизин-О | Ревматоидный фактор. , Ul/ml |
0. 012 | |||||||||
5. 47 | 22. 78 | 0 | 0. 27 | 1. 45 | |||||
положительны й | Отрицательный |
Консультация ЛОР-врача, ЧЛ-хирурга : патологии не выявлено
ЭхоКГ: Небольшая гипертрофия миокарда базального отдела МЖП. Дилатация полости ЛП и ЛЖ. Уплотнение створок АК без нарушения их функции. Аорта уплотнена, не расширена. Выраженный гипокинез всей задне-нижней стенки, задне-септального и задне-бокового сегментов ЛЖ. Общая сократимость ЛЖ несколько снижена.
На серии ЭКГ : синусовый ритм. Рубцовые изменения задне-септальной, боковой области ЛЖ. В целом без существенной динамики.
УЗИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ С СОНОЭЛАСТОГРАФИЕЙ
Щитовидная железа увеличена в размерах (правая доля 34, 2х34, 2х61, 0 мм, левая доля 27, 9х24, 8х61, 9 мм, перешеек 8, 7мм; объем железы 59, 8 см3), с четкими, слегка неровными контурами, смешанной эхогенности, диффузно-неоднородной структуры за счет зон пониженной эхогенности с неровными, четкими контурами; на отдельных участках периферии железы визуализируется гипоэхогенная кайма шириной до 1, 2 мм.
В левой доле узлов не выявлено.
В нижнем полюсе правой доли – изоэхогенный, гомогенный узел диаметром 10, 7х7, 6 мм, с четкими, ровными контурами, с halo по периферии, со слабым кровотоком при ЦДК и ЭД
Васкуляризация паренхимы железы не изменена.
При соноэластографии паренхима щитовидной железы картируются с преобладанием синего цвета (соответствует высокой жесткости).
Увеличения регионарных лимфоузлов не выявлено.
Заключительный диагноз : подострый тиреоидит.
Назначена терапия преднизолоном 30 мг/сутки, на фоне которой на следующий день нормализовалась температура тела, уменьшился болевой синдром в горле. Выписан через 7 дней в удовлетворительном состоянии.
П одострый тиреоидит (тиреоидит Де Кервена, гранулематозный тиреоидит) — воспалительное заболевание ЩЖ, предположительно вирусной этиологии, при котором деструктивный тиреотоксикоз сочетается с болевым синдромом в области шеи и симптоматикой острого инфекционного заболевания.
Этиология Предположительно вирусная, поскольку во время заболевания участи пациентов обнаруживается повышение уровня антител к вирусам гриппа, эпидемического паротита, аденовирусам. Кроме того, подострый тиреоидит часто развивается после инфекций верхних дыхательных путей, гриппа, эпидемического паротита, кори. Доказана генетическая предрасположенность к развитию заболевания. Среди пациентов с подострым тиреоидитом в 30 раз чаще встречаются носители антигена HLA-Bw35.
Патогенез Если придерживаться вирусной теории патогенеза подострого тиреоидита, наиболее вероятно, что внедрение вируса в тиреоцит вызывает разрушение последнего с попаданием фолликулярного содержимого в кровеносное русло (деструктивный тиреотоксикоз). Тканевая реакция на внедрение вируса гистологически проявляется фокальной гранулематозной инфильтрацией гистиоцитами и гигантскими клетками. По окончании вирусной инфекции происходит восстановление функции ЩЖ, в ряде случаев после короткой гипотиреоидной фазы.
Эпидемиология Заболевают в основном люди в возрасте от 30 до 60 лет, при этом женщины в 5 и более раз чаще, чем мужчины; у детей заболевание встречается казуистически редко. В структуре заболеваний, протекающих с тиреотоксикозом, подострый тиреоидит встречается в 10—20 раз реже болезни Грейвса. Можно предположить несколько большую заболеваемость, учитывая тот факт, что подострый тиреоидит может иметь очень легкое течение, маскирующееся под другую патологию (ангина, ОРВИ) с последующей самопроизвольной ремиссией.
Клинические проявления
Клиническая картина представлена тремя группами симптомов:
- болевой синдром в области шеи,
- тиреотоксикоз (легкий или умеренный)
- симптоматика острого инфекционного заболевания (интоксикация, потливость, субфебрилитет).
Типичным для подострого тиреоидита является довольно внезапное появление диффузных болей в области шеи. Шейные движения, глотание и различные раздражения области ЩЖ весьма неприятны и болезненны. Боль часто иррадиирует в затылок, уши и нижнюю челюсть. При пальпации ЩЖ болезненная, плотная, умеренно увеличена; болезненность может быть локальной или диффузной в зависимости от степени вовлечения железы в воспалительный процесс. Характерны переменная интенсивность и переходящая (блуждающая) боль из области одной доли в другую, а также выраженные общие явления: тахикардия, астенизация, потеря массы тела.
Повышение температуры (субфебрилитет или легкая лихорадка) встречается примерно у 40 % пациентов. Нередко боль в области шеи является единственным клиническим проявлением подострого тиреоидита, при этом тиреотоксикоз у пациента может вообще отсутствовать.
Диагностика Увеличение СОЭ — одно из наиболее типичных проявлений подострого тиреоидита, при этом она может быть увеличена значительно (более 50—70 мм/час). Лейкоцитоз, свойственный бактериальным инфекциям отсутствует, может определяться умеренный лимфоцитоз. Как и при других заболеваниях, протекающих с деструктивным тиреотоксикозом, уровень тиреоидных гормонов повышен умеренно; часто встречается субклинический тиреотоксикоз, нередко — эутиреоидное течение заболевания.
По данным УЗИ, для подострого тиреоидита характерны нечетко ограниченные гипоэхогенные ареалы, реже диффузная гипоэхогенность. При сцинтиграфии выявляется снижение захвата 99mТс.
Важное диагностическое значение имеют результаты лечения преднизолоном (диагностика ex juvantibus ), начальный этап которого известен как тест Крайля . Последний считается положительным, если впервые 12-48 часов после назначения препарата в дозе около 30 мг/сут у пациента происходит значительное уменьшение или исчезновение болей в области шеи, улучшение общего самочувствия и появление заметной тенденции к снижению СОЭ.
Дифференциальная диагностика
Проводится с заболеваниями, при которых тиреотоксикоз обусловлен гиперфункцией ЩЖ (болезнь Грейвса, многоузловой токсический зоб) ; подострый тиреоидит отличает снижение накопления 99тпТс по данным сцинтиграфии, отсутствие эндокринной офтальмопатии. При очень редко встречающемся остром гнойном тиреоидите наряду с болезненностью в области шеи выявляется лейкоцитоз, отсутствует тиреотоксикоз, при УЗИ выявляется жидкостная полость (абсцесс), при пункционной биопсии которой получается гнойное содержимое. Тест Крайля оказывается положительным практически только при подостром тиреоидите.
Лечение назначается преднизолон в суточной дозе порядка 30 мг с ее постепенным уменьшением и отменой на протяжении 2—3 месяцев в зависимости от тяжести заболевания. В ряде случаев после окончания лечения, а иногда, спустя несколько месяцев, происходит рецидив заболевания (иногда не один), лечение которого аналогично. При достаточно редко встречающемся при подостром тиреоидите транзиторном гипотиреозе показана временная заместительная терапия левотироксином.
Прогноз В целом заболевание подострый тиреоидит постепенно разрешается, заканчиваясь полным выздоровлением. В подавляющем большинстве случаев, подострый тиреоидит не рецидивирует и заканчивается полным выздоровлением.
Фотогалерея статьи
Новости и события
Полезные статьи
Статьи для специалистов
Наука и технологии
Клинический случай
СМИ о нас
Действующие ограничения в связи с COVID-19
Ограничения в связи с профилактикой распространения коронавирусной инфекции COVID-19
Ещё статьи из категории «Клинический случай»
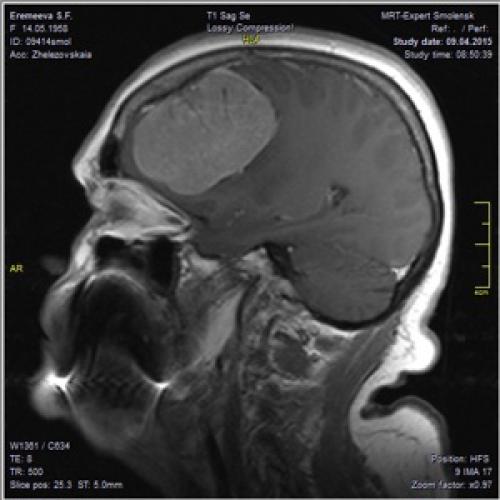
Гигантская менингиома левой лобной области
Описание клинического случая хирургического лечения пациента с гигантской менингиомой левой лобной области.
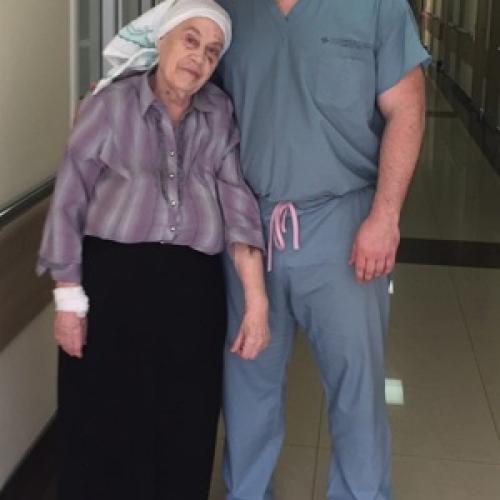
Клинический случай успешного лечения пациента 81 года с большой опухолью…
В данной статье описан клинический случай успешного лечения пациента старческого возраста с тяжелой патологией головного мозга.
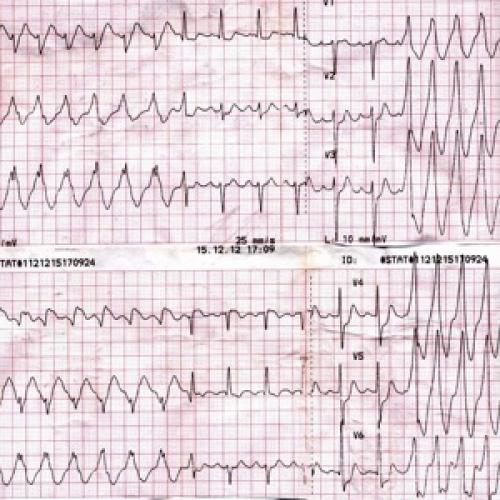
Желудочковые нарушения ритма
Пациент К., 74 лет, находился на лечении в хирургическом отделении. Диагноз: ЖКБ. Острый гангренозный холецистит.
Что нельзя делать при аутоиммунных заболеваниях. Какие косметологические процедуры нельзя делать при аутоиммунных заболеваниях?
Аутоиммунные заболевания (АЗ) − это болезни, при которых иммунная система вырабатывает антитела против собственных тканей, что вызывает хроническое воспаление и необратимые повреждения. Иногда они поражают весь организм, иногда только один орган, имеют хроническое течение, характеризуются периодами обострения и ремиссии. Аутоиммунные заболевания затрагивают 3-8% населения мира. Пик заболеваемости приходится на период полового созревания и пенсионный возраст.
К аутоиммунным относят следующие болезни: целиакия, диабет 1 типа, рассеянный склероз, ревматоидный артрит, болезнь Хашимото и Грейвса, псориаз, витилиго, системная красная волчанка, очаговая алопеция, склеродермия.

Эстетическая косметология при АЗ
Из-за множества возможных негативных последствий косметологической терапии у людей, страдающих аутоиммунными заболеваниями, список процедур, к которым следует относиться с особой осторожностью, очень большой. Рекомендуется допускать таких клиентов только к выполнению неинвазивных или минимально инвазивных процедур.
Из-за того, что каждый случай отличается, трудно четко указать, какая терапия является абсолютным противопоказанием. Но есть группы методов, до применения которых следует серьезно рассмотреть вопрос о том, гарантирует ли состояние здоровья клиента их безопасное проведение:
- Ультразвуковые процедуры. Их применение в чувствительных областях (например, щитовидной железе при болезни Хашимото) может значительно влиять на течение иммунно-физиологических процессов. В частности, проведение сонофореза не рекомендован пациентам с АЗ.
- Ударно-волновая терапия. Инвазивный метод, при котором используется волна, генерируемая потоком тока для создания сильного электромагнитного поля или быстрого разряда. Ускоряя естественные обменные процессы, может бесконтрольно активировать иммунную систему.
- Лечение постоянным током: гальванизация и ионофорез. Первое может быть описано как биостимуляция, другое сочетает биостимуляцию с фармакотерапией. Эта стимуляция может активировать иммунную систему, что приводит к усилению симптомов АЗ. Кроме того, поврежденный кожный барьер может привести к инфекции.
- Лазерное лечение. По мнению многих экспертов, воздействие лазерного излучения может привести к ускорению метаболических и иммунологических процессов в местах, где это нежелательно. Лазерная эпиляция в частности может вызвать ожог. По этой причине следует проявлять осторожность при использовании этой методики в случаях аутоиммунного заболевания.
- Гидротерапия. Следует учитывать, что теплообмен между человеческим телом и водой намного выше, чем в случае с воздухом сравнимой температуры. Лечение этого типа может сильно мешать гомеостазу иммунной системы. Сила этой реакции тем интенсивнее, чем больше разница между температурой воды и температурой тела.
- Криотерапия. Терапия с использованием низких температур, направленная на возникновение гипотермии, например, криосауна и криокамера, может неуправляемо активировать иммунную систему.
- Процедуры с использованием высоких температур (сауна) сильно влияют на функционирование всего организма, включая иммунную систему. Кроме того, они вызывают ослабление рогового слоя, нарушают защитные свойства кожи и повышают опасность повреждений.
- Услуги, связанные с повреждением кожи (пирсинг, перманентный макияж, мезотерапия). Любые травмы, могут вызвать иммунный ответ, в ходе которого выделяются аномальные Т-лимфоциты или антитела.
- Пилинги. Глубокое отшелушивание на больших поверхностях тела (независимо от того, механическая ли это дермабразия или химическая эксфолиация) требует осторожности. Во многих случаях они абсолютно противопоказаны так как снижают иммунитет и могут вызывать прогрессирование заболевания.
Аутоиммунный тиреоидит последствия. Причины, вызывающие тиреоидит
Различают острый, подострый и хронический тиреоидит.
Острый, в свою очередь, может быть гнойным и негнойным.
Подострый – также носит название тиреоидит де Кервена.
Хронический может быть фиброзным (зоб Риделя) и аутоиммунным (тиреоидит Хашимото).
Острый гнойный тиреоидит развивается на фоне острого или хронического инфекционного процесса (тонзиллит, пневмония, сепсис и др.)
Острый негнойный тиреоидит может развиться после травмы, кровоизлияния в щитовидную железу, лучевой терапии.
Подострый тиреоидит развивается после вирусных инфекций (ОРВИ, Коксаки, инфекционный паротит и др.). Заболевают чаще женщины в возрасте 30-50 лет.
Аутоиммунный хронический тиреоидит – заболевание, в основе которого лежит аутоиммунное поражение щитовидной железы, образуются антитела к различным компонентам щитовидной железы (в норме антитела в организме человека вырабатываются только на чужеродное вещество). Это наиболее часто встречающееся воспалительное заболевание щитовидной железы. Чаще всего аутоиммунный тиреоидит встречается у пациентов от 40 до 50 лет, причем у женщин в десять раз чаще, чем у мужчин. И в последнее время аутоиммунным тиреоидитом страдает все больше пациентов молодого возраста и детей.
Причина хронического фиброзного тиреоидита неизвестна. Есть версия о том, что зоб Риделя – это конечная стадия аутоиммунного тиреоидита. Риск развития заболевания имеют люди, у которых наблюдались базедова болезнь или любые формы эндемического зоба.
Проявления тиреоидита
Острый гнойный тиреоидит: боль в области передней поверхности шеи, отдающая в затылок, нижнюю и верхнюю челюсть, усиливающаяся при движении головы, глотании. Увеличение шейных лимфатических узлов. Повышение температуры тела, озноб.
Острый негнойный тиреоидит: проявления менее выражены, чем при остром гнойном воспалении щитовидной железы.
Подострый тиреоидит: боль в области шеи, отдающая в затылочную область, нижнюю челюсть, уши, височную область, головная боль, слабость, снижение двигательной активности, повышение температуры тела. В начале заболевания (гипертиреоидная, острая стадия) могут наблюдаться симптомы тиреотоксикоза: учащение сердечных сокращений, потливость, похудание, тремор рук. В крови - повышенные уровни гормонов щитовидной железы. При длительном течении могут развиться симптомы гипотиреоза (гипотиреоидная стадия), сонливость, вялость, заторможенность, зябкость, отечность лица, сухость кожи, урежение сердечных сокращений, запоры. Щитовидная железа увеличена (часто только правая доля), плотная, болезненная. В крови - низкое содержание гормонов щитовидной железы.
В стадии выздоровления исчезает болезненность щитовидной железы, уровни гормонов щитовидной железы.
Заболевание склонно к рецидивированию (возврату), особенно при повторных вирусных инфекциях, переохлаждении.
Хронический фиброзный тиреоидит: диффузное (распространенное), реже очаговое увеличение щитовидной железы. Железа очень плотная, неподвижная, не смещается при глотании.
Прогрессирование и распространение процесса на всю железу сопровождается развитием гипотиреоза. При больших размерах железы наблюдаются симптомы сдавления органов шеи: осиплость голоса, затруднение глотания, дыхания.
Аутоиммунный хронический тиреоидит: в течение первых лет заболевания жалобы и симптомы, как правило, отсутствуют. В дальнейшем, диффузное, иногда неравномерное увеличение щитовидной железы, плотная, подвижная. При больших размерах железы появляются симптомы сдавления органов шеи. По мере развития заболевания изменения, разрушающие щитовидную железу, приводят к нарушению функции железы - вначале явлениям гипертиреоза вследствие поступления в кровь большого количества ранее выработанных гормонов, в дальнейшем (или минуя гипертиреоидную фазу) - к гипотиреозу. Содержание тиреоидных гормонов в крови снижено. В диагностике большое значение имеют определение титра антитиреоидных антител – антител против собственной щитовидной железы.
Образ жизни при аутоиммунном тиреоидите. Аутоиммунный тиреоидит
Аутоиммунный тиреоидит
Аутоиммунный тиреоидит (АИТ) — хроническое воспаление ткани щитовидной железы, имеющее аутоиммунный генез и связанное с повреждением и разрушением фолликулов и фолликулярных клеток железы. В типичных случаях аутоиммунный тиреоидит имеет бессимптомное течение, лишь изредка сопровождаясь увеличением щитовидной железы. Диагностика аутоиммунного тиреоидита проводится с учетом результатов клинических анализов, УЗИ щитовидной железы, данных гистологического исследования материала, полученного в результате тонкоигольной биопсии. Лечение аутоиммунного тиреоидита осуществляют эндокринологи. Оно заключается в коррекции гормонопродущирующей функции щитовидной железы и подавлении аутоиммунных процессов.
Общие сведения
Аутоиммунный тиреоидит (АИТ) — хроническое воспаление ткани щитовидной железы, имеющее аутоиммунный генез и связанное с повреждением и разрушением фолликулов и фолликулярных клеток железы. Аутоиммунный тиреоидит составляет 20-30% от числа всех заболеваний щитовидной железы. Среди женщин АИТ встречается в 15 – 20 раз чаще, чем среди мужчин, что связано с нарушением Х — хромосомы и с влиянием на лимфоидную систему эстрогенов. Возраст пациентов с аутоиммунным тиреоидитом обычно от 40 до 50 лет, хотя в последнее время заболевание встречается у молодых людей и детей.
Даже при наследственной предрасположенности, для развития аутоиммунного тиреоидита необходимы дополнительные нeблагоприятные провоцирующие факторы:
- перенесенные острые респираторные вирусные заболевания;
- очаги хронической инфекции (на небных миндалинах, в пазухах носа, кариозных зубах);
- экология, избыток соединений йода, хлора и фтора в окружающей среде, пище и воде (влияет на активность лимфоцитов);
- длительное бесконтрольное применение лекарств (йодсодержащих препаратов, гормональных средств);
- радиационное излучение, долгое пребывание на солнце;
- психотравмирующие ситуации (болезнь или cмepть близких людей, потеря работы, обиды и разочарования).
Классификация
Аутоиммунный тиреоидит включает в себя группу заболеваний, имеющих одну природу.
- Хронический аутоиммунный тиреоидит (лимфоматозный, лимфоцитарный тиреоидит, устар.- зоб Хашимото) развивается в результате прогрессирующей инфильтрации Т-лимфоцитов в паренхиму железы, увеличения количества антител к клеткам и приводит к постепенной деструкции щитовидной железы. В результате нарушения структуры и функции щитовидной железы возможно развитие первичного гипотиреоза (снижения уровня гормонов щитовидной железы). Хронический АИТ имеет генетическую природу, может проявляться в виде семейных форм, комбинироваться с другими аутоиммунными нарушениями.
- Послеродовый тиреоидит встречается чаще всего и наиболее изучен. Его причиной служит избыточная реактивация иммунной системы организма после ее естественного угнетения в период беременности. При имеющейся предрасположенности это может привести к развитию деструктивного аутоиммунного тиреоидита.
- Безболевой тиреоидит является аналогом послеродового, но его возникновение не связано с беременностью, причины его неизвестны.
- Цитокин-индуцированный тиреоидит может возникать в ходе лечения препаратами интерферона пациентов с гепатитом С и заболеваниями крови.




