Причины панкреатита и его последствия. Причины возникновения хронического и острого панкреатита
- Причины панкреатита и его последствия. Причины возникновения хронического и острого панкреатита
- Панкреатит диета. Правила диеты
- Панкреатит причины. Почему возникает болезнь?
- Панкреатит: симптомы у женщин. Формы заболевания
- Как вылечить панкреатит навсегда. Можно или нельзя?
- Панкреатит смертность. Причины cмepти при развитии панкреатита и профилактика осложнений
- Панкреатит: симптомы у женщин лечение. Основные симптомы болезней поджелудочной железы
Причины панкреатита и его последствия. Причины возникновения хронического и острого панкреатита
Хронический панкреатит может быть следствием повторных эпизодов острого панкреатита любой этиологии. Острый панкреатит считается преходящим явлением, в то время как хронический панкреатит вызывает необратимое повреждение поджелудочной железы. Острый и хронический панкреатит следует рассматривать как две стадии одного и того же заболевания, а не как отдельные заболевания.
Причины развития хронического панкреатита:
- Алкоголь . Наиболее частая причина хронического панкреатита, способствующая началу и прогрессированию заболевания. Для развития хронического панкреатита достаточно употреблять около пяти единиц алкоголя в день в течение пяти лет (1 единица = 10 г этанола, то есть около 250 мл пива, 100 мл вина, 30 мл водки). Тип алкоголя не имеет значения, риск возрастает логарифмически с количеством выпитого алкоголя. При этом некоторые исследования показывают, что низкие дозы алкоголя оказывают защитное действие на поджелудочную железу. У алкоголиков отмечаются рецидивирующие эпизоды острого панкреатита в ранней фазе, после чего возникает картина клинических симптомов хронического панкреатита: хронические боли в животе, сахарный диабет.
- Курение . Потенциальный фактор хронического панкреатита и независимый фактор риска его развития. Более 90% больных хроническим панкреатитом, употребляющих алкоголь, – курильщики. Курение вызывает около четверти случаев хронического панкреатита, увеличивает риск кальцификации поджелудочной железы, экзокринной и эндокринной недостаточности, рака. Напротив, отказ от курения снижает риск прогрессирования хронического панкреатита.
- Гиперкальциемия . Повышенная концентрация кальция, например, из-за гиперпаратиреоза, семейной гипокальциемии, MEN1 или MEN2a.
- Гипертриглицеридемия . Уровни триглицеридов >1000 мг/дл — причина развития острого панкреатита, а более низкие (> 500 мг/дл) триглицериды в крови вызывают рецидив приступов. Опасные показатели: триглицериды натощак выше 300 мг/дл (3,4 ммоль/л) или в тесте без голодания (контингент) выше 500 мг/дл (5,6 ммоль/л).
- Генетический хронический панкреатит. Некоторые пациенты имеют аутосомно-доминантные, например, ген катионного трипсиногена PRSS1, или рецессивные генные мутации, влияющие на развитие хронического панкреатита из поколения в поколение. В таких семьях хронический панкреатит развивается в раннем возрасте и члены семьи подвержены высокому риску развития рака поджелудочной железы, особенно курильщики.
- Аутоиммунный панкреатит 1 типа . Одно из заболеваний, связанное с иммуноглобулином G4 (IgG4). У больных часто отмечается повышенный уровень IgG4 в крови, а гистологическое исследование поджелудочной железы выявляет изображение IgG4-позитивных плазматических клеток – лимфоплазматический склерозирующий панкреатит. Более чем у 60% больных имеется поражение других органов, например стриктуры желчевыводящих путей, ретроперитонеальный фиброз, интерстициальный нефрит.
- Аутоиммунный панкреатит 2 типа . Обычно поражается только поджелудочная железа. Инфильтрации клеток IgG4 в поджелудочную железу и повышения IgG4 в плазме крови нет. Аутоиммунный панкреатит 2 типа может быть связан с воспалительными заболеваниями кишечника – язвенный колит, болезнь Крона.
- Обструктивный хронический панкреатит. Хроническая непроходимость главного протока поджелудочной железы из-за рака, спаек, камней, кист в стенке двенадцатиперстной кишки и др. причин.
- Лекарства. Способствуют возникновению острого панкреатита, а также рецидивирующего панкреатита более 100 препаратов. Среди них: азатиоприн, метилпреднизолон, фенофибрат, ингибиторы ангиотензинпревращающего фермента, статины, эстрогены, вальпроевая кислота.
- Токсины . Например, связанные с радио- или химиотерапией или повреждающие клетки поджелудочной железы – например, при хронической почечной недостаточности.
- Метаболические причины , связанные с диабетом,
- Диета . Употребление >57 г красного мяса в день увеличивает риск, а вегетарианская/веганская диета его снижает.
- Ожирение . Особенно висцеральное.
Панкреатит диета. Правила диеты
Задача диеты при панкреатите заключается в механическом, химическом и термическом щажении желудочно-кишечного тракта. То есть, посредством соблюдения лечебного стола при воспалении поджелудочной железы достигается ее нормальное функционирование, защита желудка и кишечника от агрессивных продуктов питания, снижение активизации желчного пузыря и предупреждение заболеваний печени.
Лечебный стол при панкреатите в классификации по Певзнеру – это стол №5п. Стол №5п несколько отличается от стола №5, который назначается при заболеваниях печени, но также имеет ряд схожих ограничений в питании. По современным нормам диета при обострении панкреатита - это вариант стандартной диеты с нормальным (в стадии обострения) и повышенным (в стадии ремиссии) содержанием белков, жиров и углеводов, с ограничением химических и механических раздражителей ЖКТ.
Общие принципы диеты при панкреатите
При панкреатитах диета делится на два варианта - питание при обострении и питание в стадии ремиссии. Для обоих вариантов правила питания идентичны.
Механическая обработка пищи .
- При при обострении хронической формы вся пища должна быть протертой, разваренной или приготовленной на пару, что обеспечивает максимальное щажение желудка.
- В стадии ремиссии добавляются запеченные в духовке и тушеные блюда.
Температурный режим . Пища должна подаваться ни горячей, ни холодной. Оптимальная температура еды 15-65°C.
Чувство меры . При панкреатите очень важно соблюдать меру во время еды. Не допускается переедания, т.к. это создает не только повышенную нагрузку на поджелудочную железу, но и на весь пищеварительный тракт в целом.
Количество приемов пищи . Прием пищи в течение дня должен быть дробным, 4-6 раз в день. Не стоит стараться утолить голод сразу большой порцией еды, необходимо следовать принципу: «лучше мало, но часто». Это облегчит работу поджелудочной железы, пища лучше усвоится, а болевые ощущения после еды практически исчезнут.
Отказ от вредных привычек . Употребление алкоголя опасно не только развитием алкоголизма, но при панкреатите спиртные напитки провоцируют образование белковых «наростов» - бляшек в протоках поджелудочной железы, закупоривая их, нарушая отток секрета железы в двенадцатиперстной кишки, тем самым усугубляя воспалительный процесс в органе и провоцируя железу к усилению самопереваривания.
Никотин в свою очередь, препятствует выработке ферментов, которые обезвреживают уксусный альдегид (данное вещество образуется при распаде алкоголя в организме, он провоцирует воспаление поджелудочной железы).
Панкреатит причины. Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
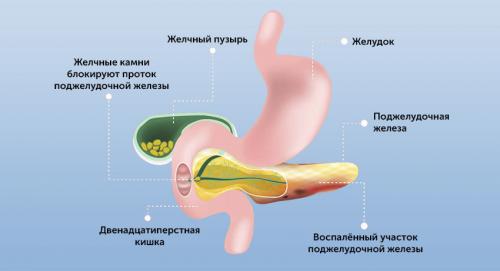
Панкреатит: симптомы у женщин. Формы заболевания
По характеру течения патология подразделяется на два типа: острую и хроническую. В первом случае патогенез характеризуется быстрым развитием и ярким клиническим проявлением.
Механизм развития острого приступа изначально связан с усиленной выработкой фосфолипазы, как ответной реакции на причинный фактор (алкоголь, желчный камень и др.) Эта группа ферментов стимулирует усиленную выработку простагландинов, под действием которых повышается секреция ферментативной жидкости поджелудочной железы.
В норме продуцирующий панкреатический сок, содержащий пищеварительные ферменты, поступает в 12-перстную кишку через специальный проток. В результате переизбытка секреции или её затруднённого движения по протоку образуется застой жидкости в самом органе. Активация пищеварительных ферментов происходит непосредственно в поджелудочной железе, т.е. орган начинает переваривать сам себя, вызывая воспаление тканей.
Излишки ферментативной выработки и токсичные продукты клеточного распада попадают в системный кровоток, приводя к сбоям в системе ЖКТ и других органов.
Хронический панкреатит у женщин обусловлен менее выраженной симптоматикой. Он часто формируется как следствие ранее перенесённых острых приступов или является ответной устойчивой реакцией на постоянное воздействие патологических факторов. Для него характерно периодическое обострение, чередующееся с интервалами ремиссии от недели до 6 месяцев и более. Из-за частых воспалительных процессов поджелудочная железа покрывается фиброзной тканью. При этом значительно снижается выработка ферментативной жидкости.
Болезнь хронического течения обусловлена первичной или вторичной природой возникновения. В первом случае это самостоятельное заболевание, во втором – осложнение другой патологии ЖКТ.
По масштабу поражения панкреатит у женщин бывает очаговым и тотальным. В последнем случае констатируется прекращение продуцирования ферментативного секрета или его скопление внутри органа с последующей интоксикацией, дисфункцией органов пищеварительного тракта.
Как вылечить панкреатит навсегда. Можно или нельзя?
Чтобы понять, можно ли вылечить панкреатит навсегда, необходимо немного поговорить о механизме развития этого заболевания. Итак, панкреатит характеризуется воспалением клеток поджелудочной железы, из-за чего их целостность нарушается и они перестают функционировать как прежде.
При этом воспалительный процесс охватывает протоки поджелудочной, через которые происходит выброс панкреатического сока в 12-перстную кишку. В результате этого в них периодически возникают спазмы, из-за которых просвет протоков значительно сужается и панкреатический сок, содержащий в себе пищеварительные ферменты, начинает скапливаться внутри железы, запуская в ней процессы самопереваривания. Итогом этого является еще большее повреждение клеток органа и нарушение его функциональности.
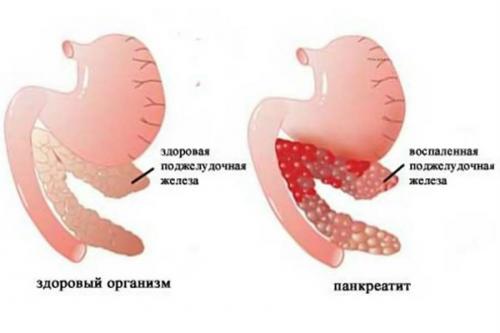 При воспалении погибают клетки поджелудочной железы, которые более не восстанавливаются
При воспалении погибают клетки поджелудочной железы, которые более не восстанавливаются
И говоря о том, можно ли вылечить панкреатит полностью, нужно отметить, что все клетки человеческого организма обладают свойством самовосстановления. Однако при развитии этого заболевания разрушение клеток поджелудочной происходит намного быстрее, чем их восстановление. При этом в железе нарушается обмен веществ и процессы регенерации значительно замедляются. В результате этого в поджелудочной возникают участки, которые полностью перестают функционировать, и восстановить их, к сожалению, невозможно.
На вопрос о том, можно ли вылечить поджелудочную железу, однозначно ответить нет. Однако это не значит, что при возникновении данного заболевания человек должен раз и навсегда забыть о привычной для него жизни. Если внести в нее некоторые коррективы, то с панкреатитом можно вполне вести нормальный образ жизни. Как это сделать, вы сейчас и узнаете.
Панкреатит смертность. Причины cмepти при развитии панкреатита и профилактика осложнений
Можно ли умереть от панкреатита и как этого избежать
Панкреатит – тяжелый воспалительный процесс в поджелудочной железе. Это патологическое состояние затрагивает органы пищеварительного тракта, кроме того, возникают серьезные проблемы с состоянием и функциями всех органов и систем человеческого организма. Смерть от панкреатита, к сожалению, возникает нередко, особенно при остром течении заболевания, а также – если развиваются тяжелые осложнения, нарушение жизненно важных функций организма.
Панкреатит: вероятная cмepтность от заболевания
Смертность вследствие воспаления поджелудочной железы составляет 40 процентов от всех случаев острого воспаления ПЖ. Это очень высокие цифры, свидетельствующие об опасности данной патологии, необходимости своевременного диагностирования, лечения и профилактики панкреатита.
Пациенты умирают из-за тяжелого течения острой воспалительной патологии или обострения хронического воспалительного процесса, при развитии тяжелых осложнений:
- панкреонекроз;
- внутреннее кровотечение, особенно в случае его тяжелого осложнения – гиповолемического шока;
- острая интоксикация продуктами распада как причины инфекционно-токсического шока, чаще актуального при панкреатите алкогольного генеза;
- абсцессы, гнойники на поверхности ПЖ или близлежащих органах (сальник, печень, желчный пузырь, желудок), гнойный воспалительный процесс в протоках железы, при разрыве или распространении которых развивается тяжелое состояние – перитонит;
- болевой шок;
- рак ПЖ вследствие длительного течения хронического панкреатита.
Если вовремя не обратиться за медицинской помощью, своевременно не диагностировать эти тяжелые состояния и не начать правильно лечить пациента, то риск летального исхода очень высок.
Признаки тяжелой формы панкреатита
Воспаление поджелудочной железы проявляется разнообразными симптомами, значительно ухудшающими состояние пациента, снижающими качество его жизни, судя по их отзывам. Диагностика заболевания часто затруднена из-за схожести симптомов панкреатита с другими патологиями ЖКТ, особенно у детей, которые самостоятельно не могут предъявить жалобы. Основные признаки тяжелого осложненного течения воспаления:
- Сильные боли в животе разной локализации: в околопупочной, подреберной области слева или с обеих сторон. Нередко боли имеют опоясывающий характер, иррадиируют в поясницу, правое, левое плечо, грудную клетку. Болевой синдром во время приступа панкреатита бывает настолько интенсивный, что может привести к болевому шоку с нарушением сознания, развитием cмepтельно опасной полиорганной недостаточности.
- Диспепсический синдром, проявляющийся несколькими признаками: тошнотой, рвотой, не приносящей облегчение, повышением газообразования в кишечнике, вздутием живота, нарушением стула (чаще – в виде диареи). Тяжелая диспепсия с длительной профузной рвотой, поносом приводит к обезвоживанию пациента, потере необходимых микроэлементов и витаминов. Особенно часто это проявляется при недостаточной или несвоевременной инфузионной терапии. Дегидратация тканей организма, недостаток минералов (магния, калия, кальция, железа и других) негативно сказывается на работе всех органов и систем (особенно – сердца и сосудов), в тяжелых случаях – опасна для жизни.
- Общеинтоксикационный синдром, проявляющийся множеством тяжелых симптомов, свидетельствующих о поражении всех систем человеческого организма. Основные признаки интоксикации: повышение температуры тела, слабость, снижение давления до коллапса, одышка, изменение (бледность, цианоз, иктеричность) окраски кожных покровов, головные боли, головокружение, нарушение сознания и многие другие.
- Ухудшение данных лабораторных, инструментальных исследований в случае тяжелого течения воспаления ПЖ. В ОАК обнаруживается выраженный лейкоцитоз с патологическими изменениями лейкоцитарной формулы, резкое повышение СОЭ по причине воспаления. Вследствие поражения печени или развития внутреннего кровотечения может развиться анемия, тромбоцитопения. По результатам биохимического исследования крови повышается уровень печеночных ферментов, амилазы и других показателей, свидетельствующих о повреждении ПЖ. При проведении УЗИ, КТ внутрибрюшных органов выявляются признаки отека, разрушения тканей железы, абсцессов и другие патологические изменения.
Панкреатит: симптомы у женщин лечение. Основные симптомы болезней поджелудочной железы
Существует ряд признаков недугов поджелудочной железы. Они отличаются в зависимости от типа болезни и формы ее течения. Однако специалисты выделяют несколько основные клинические проявления, которые указывают на развитие поражения в этом органе.
Основные симптомы заболеваний поджелудочной железы у женщин и мужчин:
Существует ряд признаков недугов поджелудочной железы. Они отличаются в зависимости от типа болезни и формы ее течения. Однако специалисты выделяют несколько основные клинические проявления, которые указывают на развитие поражения в этом органе.
Основные симптомы заболеваний поджелудочной железы у женщин и мужчин:
- Болевой синдром: сильная боль в животе, которая может быть постоянной или периодической, а также распространяться на спину и плечи.
- Навязывание: ощущение тяжести или комка в животе, что может быть вызвано заблокировкой панкреатического желоба.
- Диарея: изменения в структуре стула, такие как жидкий стул, кровянистый стул или стул с примесью желчи.
- Возбуждение: ощущение вздутия, которое может быть вызвано накоплением газов в кишечнике.
- Болезненность: боль в спине, плечах, груди, руках или ногах.
- Повышенная температура: температура тела выше 37,5°C, что может быть вызвано инфекцией или воспалением.
- Снижение аппетита: уменьшение интереса к еде из-за боли или дискомфором в животе.
Важно отметить, что симптомы панкреатита могут быть похожими на симптомы других заболеваний, поэтому диагноз может быть установлен только после проведения медицинского обследования и анализов.
- Наличие нестерпимой острой боли в области левого подреберья. Болевой синдром может переходить в лопатку, спину и грудину. Продолжительность болей варьируется от нескольких часов до нескольких дней. При вовлечении в воспалительный процесс желчного пузыря, боли распространяются и в эпигастральную область. Болевые ощущения усиливаются при пальпации, а также при воздействии на пораженную область теплом.
- Нарушение обмена веществ также является основным признаком болезней поджелудочной железы. Он развивается вследствие отмирания здоровых клеток органа. Таким образом снижается выработка пищеварительных ферментов. Из-за этого в организме пациента может начать развиваться сахарный диабет и другие гормональные заболевания.
- Тошнота, рвота и острая диарея нередко сопровождают пациентов с нарушениями поджелудочной железы. Все начинается со вздутия живота, частой отрыжки, после чего появляется метеоризм. Также возможно повышение температуры тела.
- Появление высыпаний в области груди, спины и живота. Сыпь выглядит как скопление небольших красных пятнышек. Они возникают в следствие разрыва капилляров.
- Усиление болей в животе и подреберье после приема пищи. Обычно пациенты для облегчения болевого синдрома меняют свой рацион – питаются реже. Вследствие чего происходит потеря массы тела, организм начинает утрачивать свои защитные функции. На этом фоне может развиться тяжелая форма гиповитаминоза, которая может привести к ухудшению состояния волос, ногтей и кожных покровов.




