Щитовидная железа: 8 вопросов, на которые должен ответить эндокринолог
- Щитовидная железа: 8 вопросов, на которые должен ответить эндокринолог
- Связанные вопросы и ответы
- Какие основные функции выполняет щитовидная железа в организме
- Какие признаки могут указывать на проблемы со щитовидной железой
- Какие виды заболеваний щитовидной железы наиболее распространены
- Как правильно подготовиться к анализу крови на гормоны щитовидной железы
- Какие методы диагностики щитовидной железы считаются наиболее эффективными
- Может ли щитовидная железа быть источником проблем с весом
- Как влияет недостаток йода на работу щитовидной железы
- Какие лекарства обычно назначаются при гипотиреозе
Щитовидная железа: 8 вопросов, на которые должен ответить эндокринолог
Нарушение работы щитовидной железы — широко известная проблема, с которой женщины чаще всего обращаются к врачу-эндокринологу. А между тем этот специалист чуть ли не главный из тех, кто отвечает за точную настройку организма, и посещать эндокринолога необходимо регулярно.
Эндокринная система — пульт управления всеми функциями человеческого тела. Именно она, в тесной взаимосвязи с иммунной системой, отвечает за четкую и бесперебойную работу внутренних органов. При помощи вброса в кровь и лимфу определенных гормонов, синтезированных проактивными железами, поддерживается внутреннее равновесие организма, его автономное независимое функционирование в окружающей среде.
Какие задачи решает врач-эндокринолог
В зависимости от того, с какой из желез внутренней секреции выявились проблемы, можно условно разделить заболевания на несколько категорий.
- Шишковидная железа и гипофиз отвечают за работу гипоталамо-гипофизарной системы, задают ритм сна и бодрствования, регулируют артериальное давление. Сбой в ее работе приводит к несахарному диабету, гиперпролактенемии, гипертонии, бессонице.
- Надпочечники продуцируют целый спектр гормонов и стероидов, регулирующих в клетках электролиз и ионный обмен, распад белков и синтез углеводов. Это настоящая фабрика по производству адреналина и мужского полового гормона. Чрезмерная их выработка может сделать из девочки мальчика. Другие проблемы надпочечников приводят к хроническим заболеваниям и гормональным опухолям.
- Поджелудочная железа вбрасывает в просвет двенадцатиперстной кишки полипептиды. Сбой в ее работе гарантирует нарушения обмена веществ и сахарный диабет.
- Щитовидная железа вырабатывает йодсодержащие гормоны. Недостаток йода в организме приводит к таким несимпатичным явлениям, как зоб и гипотериоз.
- Гонады — половые железы. Их зона ответственности — гендерная идентификация, созревание и настройка репродуктивной системы. Нарушение работы гонад приводит к расстройству менструального цикла, низкой активности сперматозоидов и бесплодию.
Связанные вопросы и ответы:
Вопрос 1: Какие основные функции выполняет щитовидная железа в организме
Щитовидная железа играет ключевую роль в регуляции обмена веществ, роста и развития организма. Она выделяет гормоны тироксин (Т4) и трийодтиронин (Т3), которые влияют на энергетический обмен, работу сердца, нервной системы и других органов. Кроме того, гормоны щитовидной железы участвуют в регуляции уровня кальция в крови и поддержании reproductive функций. Нарушение работы щитовидной железы может привести к серьезным заболеваниям, таким как гипотиреоз или гипертиреоз, которые требуют своевременного лечения.
Вопрос 2: Какие признаки могут указывать на гипотиреоз или гипертиреоз
Гипотиреоз характеризуется снижением уровня гормонов щитовидной железы, что может проявляться в виде усталости, набора веса, сухости кожи, выпадения волос и снижения температуры тела. Гипертиреоз, наоборот, связан с избытком гормонов, что приводит к ускорению сердечного ритма, потере веса, нервозности, дрожанию рук и повышенной потливости. Если вы заметили у себя такие симптомы, важно обратиться к эндокринологу для проведения анализов и уточнения диагноза.
Вопрос 3: Какие анализы и обследования назначаются для диагностики заболеваний щитовидной железы
Для диагностики заболеваний щитовидной железы обычно назначают анализ крови на уровень гормонов Т4, Т3 и ТТГ (тиреотропного гормона). Эти показатели помогают определить, есть ли нарушение функции щитовидной железы. Также может быть проведено ультразвуковое исследование щитовидной железы для выявления узлов, кист или других структур. В некоторых случаях требуется биопсия щитовидной железы, особенно если обнаружены узлы с подозрением на злокачественное образование.
Вопрос 4: Как лечат гипотиреоз и гипертиреоз
Лечение гипотиреоза обычно включает замену гормонов щитовидной железы специальными препаратами, такими как левотироксин. Эти препараты помогают восстановить нормальный уровень гормонов в организме и устранить симптомы заболевания. Лечение гипертиреоза может быть более сложным и зависит от причины заболевания. Возможно применение препаратов, подавляющих выработку гормонов, радиоактивного йода или даже хирургического вмешательства в тяжелых случаях.
Вопрос 5: Можно ли вылечить заболевания щитовидной железы без лекарств
В большинстве случаев заболевания щитовидной железы требуют медикаментозного лечения. Однако при легких формах гипотиреоза или гипертиреоза возможно применение некоторых методов, таких как коррекция питания, физиотерапия или народные средства, но только под наблюдением врача. Самостоятельное лечение без консультации с эндокринологом может привести к ухудшению состояния и осложнениям.
Вопрос 6: Как предотвратить заболевания щитовидной железы
Для профилактики заболеваний щитовидной железы важно обеспечить достаточное поступление йода в организм, так как его недостаток может привести к гипотиреозу. Для этого рекомендуется потреблять йодированную соль, морепродукты и другие продукты, богатые йодом. Также важно своевременно проходить медицинские осмотры и при появлении подозрительных симптомов обращаться к врачу. Регулярное ультразвуковое обследование щитовидной железы может помочь выявить узлы или другие изменения на ранней стадии.
Вопрос 7: Как влияет щитовидная железа на репродуктивное здоровье
Щитовидная железа играет важную роль в репродуктивном здоровье. Нарушения её функции могут привести к бесплодию, нарушению менструального цикла, выкидышам и осложнениям во время беременности. Гормоны щитовидной железы влияют на развитие плода и поддержание беременности, поэтому важно контролировать их уровень у беременных женщин. При планировании беременности рекомендуется пройти обследование у эндокринолога, чтобы исключить наличие заболеваний щитовидной железы.
Какие основные функции выполняет щитовидная железа в организме
Заболевания щитовидной железы можно разделить на следующие группы:
- проявляющиеся через снижение функции щитовидной железы (гормонов вырабатывается меньше нормы). Такое состояние называется гипотиреоз или гипофункция;
- проявляющиеся через повышение функции (гормонов вырабатывается больше нормы). Подобное состояние называется;
- протекающие без изменения функции. Это – образование узлов в ткани железы,(разрастание её лимфоидной ткани), рак щитовидной железы.
Симптомы гипотиреоза – снижения функции щитовидной железы
 Снижение функции щитовидной железы развивается постепенно. Симптомы сначала незаметны, потом их тяжесть увеличивается, однако больной привыкает к своему состоянию и может долгое время не уделять им должного внимания.
Снижение функции щитовидной железы развивается постепенно. Симптомы сначала незаметны, потом их тяжесть увеличивается, однако больной привыкает к своему состоянию и может долгое время не уделять им должного внимания.
Основные возможные проявления гипотиреоза следующие:
- общая вялость , сонливость , заторможенность движений;
- отечность лица, прежде всего век. Глаза выглядят так, как будто они полузакрыты;
- сиплый голос, замедленная речь;
- снижение работоспособности;
- ухудшение памяти;
- прибавка в весе, ожирение ;
- зябкость (плохая переносимость холода);
- тусклость и ломкость волос ;
- сухость и шелушение кожи;
- покалывание и боль в кистях рук;
- несколько замедленный пульс;
- у женщин – нарушение менструального цикла .
На ранней стадии симптомом гипотиреоза является депрессия .
Симптомы тиреотоксикоза – повышенной функции щитовидной железы
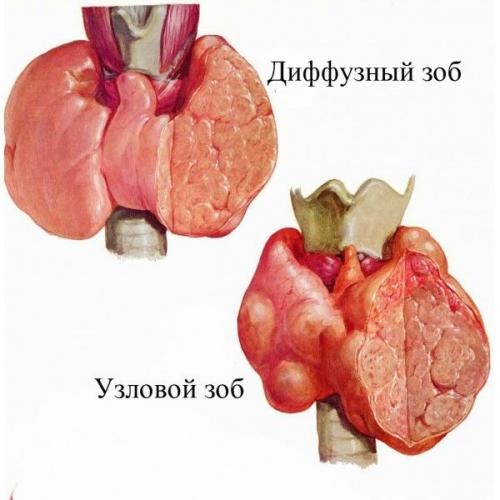 Тиреотоксикоз буквально означает отравление гормонами, вырабатываемыми щитовидкой. У женщин тиреотоксикоз встречается чаще, чем у мужчин.
Тиреотоксикоз буквально означает отравление гормонами, вырабатываемыми щитовидкой. У женщин тиреотоксикоз встречается чаще, чем у мужчин.
При повышенной функции щитовидной железы в организме ускоряется обмен веществ. Сама железа увеличивается в размерах – возникает зоб (в возрасте от 20 до 40 лет типичен диффузный токсический зоб, другие названия – Базедова болезнь, болезнь Грейвса; после 40 лет – токсический многоузловой зоб).
Проявления гиперфункции:
- сильное сердцебиение , иногда аритмия ;
- похудание на фоне повышенного аппетита;
- повышенная раздражительность;
- высокая утомляемость. Чувство усталости даже утром, после сна;
- нарушения сна ;
- потливость, постоянное ощущение жара , повышенная температура ;
- мелкое дрожание рук ;
- частый стул, иногда поносы;
- выпученность глазных яблок, более часто – отеки вокруг глаз, мешки под глазами. В некоторых случаях происходит ухудшение зрения , может возникать двоение в глазах ;
- снижение полового влечения, бесплодие . У женщин возможны нарушения менструального цикла , у мужчин – увеличение грудных желез.
При развитии зоба или образований в щитовидной железе также могут быть боль или дискомфорт в горле . Дискомфорт может описываться как ощущение наполненности горла (" кома в горле "). Глотание и дыхание могут быть затруднены.
Какие признаки могут указывать на проблемы со щитовидной железой
Для профилактики заболеваний щитовидной железы необходимо повышать иммунную систему, так как она напрямую влияет на состояние организма в целом. Заболевания щитовидной железы часто возникают после перенесенных инфекционных заболеваний, вирусных инфекций – ОРВИ, гриппа, а также хронических инфекционных процессов в ЛОР-органах (ухо, горло, нос).
Для этого необходимо придерживаться рационального питания, которое будет включать в себя множество свежих овощей и фруктов, а также исключать или минимизировать количество сахара, мучного и других быстрых углеводов. Важно также быть физически активным, особенно сейчас, когда вся работа в основном выполняется сидя и физические нагрузки значительно ограничены. Не забывайте регулярно гулять на свежем воздухе и полноценно высыпаться.
Еще один фактор, увеличивающий риск заболеваний щитовидной железы, это – стрессы. Следует по возможности снижать нервное напряжение, гасить негативные эмоции, не допускать психического утомления и нарушений сна.
Для выработки тиреоидных гормонов необходим йод, поэтому необходимо употреблять достаточное количество пищи с этим элементом для нормальной жизнедеятельности «щитовидки». Нарушения возникают не только при дефиците йода, но и при его избытке, однако для нашей страны характерен именно дефицит.
Высоким содержанием йода отличаются морепродукты (морская рыба, моллюски, морская капуста) и некоторые фрукты (хурма, фейхоа, киви), а также грецкие орехи, черноплодная рябина. Если получаемого йода из продуктов не хватает, рекомендуют употреблять витамины.
Именно при недостатке витаминов и несоблюдении здорового образа жизни часто появляются заболевания щитовидной железы. Отдельные из них весьма опасны для общего состояния человека и требуют комплексного лечения. О некоторых заболеваниях щитовидной железы поговорим далее в этой статье.
Какие виды заболеваний щитовидной железы наиболее распространены
Всем известно, что любое нарушение работы жизненно важных систем (половое созревание, беременность, менопауза, пожилой возраст, хронические заболевания) приводит к изменениям в человеческом организме, поэтому результаты исследования гормонального фона очень информативны.
Правильная подготовка к анализу является важным фактором, помогающим качественно провести лабораторный скрининг и получить достоверные данные о функциональной деятельности органов.
Общие правила для проведения анализа на все гормоны:
- Сдача крови для образца анализа проводится натощак, рекомендуется воздержаться от еды в течение 12 часов, можно пить чистую воду.
- Прекратить прием всех медицинских препаратов. Если невозможно прекратить прием лекарственных средств, то следует предупредить об этом лечащего врача.
- В день сдачи анализа отказаться от курения.
- За три дня до сдачи крови нельзя употреблять алкогольные напитки.
- В течение недели до теста следует придерживаться диеты, исключить из рациона острую, жирную и жареную пищу.
- Соблюдать режим физических нагрузок, лучше отказаться от спорта за три дня до анализа.
- Рекомендуется перед сдачей крови 15 минут посидеть в спокойствии и перевести дыхание.
- Обязательно предупредить врача , если было проведено УЗИ, рентген, сканирование за 3-5 дней до исследования.
Анализ крови на гормоны щитовидной железы (трийодтиронин, тироксин, ТТГ, Т3,Т4) сдается натощак. Перед скринингом нельзя принимать лекарственные препараты, содержащие йод и обязательно исключить стрессовые ситуации.
Анализ на половые гормоны женщинам следует сдавать в определенные дни менструального цикла:
- ФСГ (фолликулостимулирующий гормон) - сдача крови проводится на 3-7 день цикла, а чтобы определить рост фолликулы, то анализ сдается на 5-8 день цикла.
- Пролактин (гормон стресса) - для определения уровня гормона анализ сдается в 1 и 2 фазе менструального цикла в полном спокойствии и строго натощак.
- ЛГ (лютеинизирующий гормон) - женщины должны сдавать анализ на 3-8 день цикла.
- Эстрадиол - забор крови проводится в любую фазу менструального цикла.
- Прогестерон - сдавать кровь следует на 19-21день менструального цикла.
- Тестостерон и ДГЭА-сульфат - на эти гормоны анализ можно сдавать в любой день цикла.
Как правильно подготовиться к анализу крови на гормоны щитовидной железы
Самое важное из лабораторных исследований, позволяющее оценить функции органа — это анализ на гормоны, причем производимые не только самой железой, но и гипофизом (тиреотропин). Именно концентрации данных видов гормонов выявят уровень поражения и особенности нарушения функций органа.
Определение ТТГ важно по тем причинам, что именно этот гормон управляет работой железы. Если его уровень превышен, это указывает на то, что работа щитовидной железы снижена, и за счет усиления сигналов от центра организм пытается это компенсировать, активизировать ее функции. Соответственно, пониженный гормон ТТГ будет указывать на то, что работа щитовидной железы избыточна, и он пытается подавлять ее активность.
Не менее важными будут и уровни собственных гормонов железы. В интерпретации результатов есть свои особенности. Тироксин — это один из гормонов, его еще именуют Т4. Он синтезируется клетками железы, но его влияние на обменные процессы не столь велико как Т3 (или трийодтиронин). Последний образуется в печени из Т4. В плазме крови оба эти гормона связаны с белками, и активностью не обладают. Поэтому, определение общего уровня Т4 будет давать немного информации о функциональной активности железы, так как во многом зависит от концентрации связующих белков плазмы. Активность же самой щитовидной железы можно наиболее точно определить по уровню свободных гормонов (как Т4, так и Т3). Врач при анализе результатов принимает во внимание оба значения — как связанный, так и свободный гормон.
Какие методы диагностики щитовидной железы считаются наиболее эффективными

Можно часто услышать о том, что гормональные сбои в организме вызвали прибавку в весе. При нарушении работы щитовидной железы такое тоже происходит. Но истинное эндокринное ожирение встречается довольно редко. Чаще всего патология возникает на фоне уже имеющегося лишнего веса и проблема только усугубляется. Давайте разберемся как связан лишний вес с щитовидной железой.
Основная функция щитовидки - регулирование основных обменных процессов. Ее гормоны - катализаторы таких метаболических процессов, как распад жиров, белков и усвоение углеводов. Фактически эти гормоны позволяют нам получать топливо для работы всех клеток организма.

Исходя из этого можно сделать вывод, что работа железы будет связана с изменением веса.
Если выделение гормонов чрезмерное (гипертиреоз), то обменные процессы будут ускорены. В такой ситуации в расход будут идти все энергетические ресурсы. Человек много ест, но вес будет уходить или не менятся.
Когда ситуация обратная и функции щитовидки снижены, основной обмен будет замедлен. Большая часть потребляемой энергии аккумулируется в жировое депо и происходит задержка воды организме.Если работа щитовидной железы нарушена, то изменить ситуацию удастся лишь влияя на причину. Т.е. потребуется компенсационная терапия (прием медикаментов для восполнения гормона или для подавления секреторной активности) и изменения образа жизни - питание и физическая активность.
Питание при проблемах с щитовидкой должно быть сбалансированными не только энергетически, но и по биологическому составу (соотношение белков,жиров, углеводов, достаточное количество минералов, витаминов, жирных кислот и т.п.). Если гормоны выделяются чрезмерно, то из рациона нужно исключить продукты-возбудители активности: крепкий чай, кофе, шоколад, пряности.
Причина появления лишнего веса при здоровой щитовидке может быть связана с другими гормонами, но в большинстве случаев это неправильный образ жизни - переедание, малая подвижность, стрессы. Проблема в том, что лишняя масса тела повышает риски нарушения функционирования железы.
Чтобы избежать таких проблем необходимо снизить количество жировой ткани. Это снижает окислительный стресс, в котором находится организм, а также выработку гормона жировой ткани лептина. Чрезмерное выделение последнего связывают с факторами развития щитовидных болезней, а также сахарного диабета 2 типа.
Лептин - удивительный гормон. С одной стороны, он действует, как фактор подавления аппетита, но у людей с ожирением наблюдается его повышенный уровень. Это еще раз доказывает, что природа любит баланс.
Может ли щитовидная железа быть источником проблем с весом
Недостаток содержания йода в организме вызывает развитие череды последовательных приспособительных процессов для поддержания нормального синтеза и секреции гормонов щитовидной железы. При длительном дефиците этих гормонов происходит срыв механизмов адаптации с последующим развитием йододефицитных заболеваний, и этот термин, введённый ВОЗ, выделяет факт, что недостаток йода в организме— не единственное и не самое тяжкое его последствие. К йододефицитным заболеваниям относятся:
Йододефицитный гипотиреоз, который выступает как наиболее тяжкое последствие острой нехватки йода. Он выражается дефицитом тиреоидных гормонов в организме. Истинный йододефицитный гипотиреоз с повышением уровня ТТГ у взрослого населения развивается при крайне тяжелом (менее 20-25 мкг в сутки), длительном отсутствии нормального уровня йода в рационе. Однако отсутствующие врождённые тиреоидные энзимопатии при легком/средне-тяжелом дефиците йода не всегда приводят к йододефицитному гипотериозу, который может развиться вследствие аутоиммунного тиреодита и последствий хирургических действий на щитовидной железе.
Тиреотоксикоз в старшей возрастной группе, возникающий за счет развертывания функциональной автономии щитовидной железы, является серьёзной проблемой регионов с лёгкой и умеренной недостаточностью йода.
У новорожденных детей значительно более высокий, чем у взрослых, уровень обмена тиреоидных гормонов, поэтому умеренный и легкий дефицит йода приводит к уменьшению его содержания в щитовидной железе, что, в свою очередь, ведёт к развитию так называемой транзиторной неонатальной гипертиреотропинемии (временному повышению уровня ТТГ). Этот редкостный факт обнаруживается при неонатальном обследовании на врожденный гипотиреоз, а степень его распространенности определяет показатели выраженности йододефицита у населения.
Диффузный эутиреоидный зоб — наиболее часто возникающая равномерная гиперплазия щитовидной железы в виде компенсаторного механизма синтеза тиреоидных гормонов на фоне дефицита йода. Диффузный эндемический зоб развивается у людей, живущих в йододефицитных местностях (более 10% населения с этим диагнозом), а диффузным спорадическим зобом страдают пациенты из регионов с нормальным содержанием йода. Механизм развития спорадического зоба мало изучен, эндокринологи склоняются к врожденным нарушениям ферментативного синтеза тиреоидных гормонов.
Узловой зоб (неравномерное увеличение щитовидки с образованием узлов) является вторым по частоте развития йододефицитным заболеванием, не нарушающим, однако, функций железы, хотя после применения йодосодержащих препаратов может вызвать тиреотоксикоз.
Гипотериоз является крайней стадией недостатка йода, определяющей резкое снижение уровня тиреоидных гормонов в организме. Различают первичный гипотиреоз — заболевание самой щитовидной железы и вторичный — поражение гипоталамо-гипофизарной системы, вызванное недостаточной концентрацией тиреотропного гормона и, соответственно, снижением функции щитовидной железы. Гипотиреозу чаще всего подвержены женщины старше 40 лет.
Синдромом относительной гестационной гипотироксинемии назвали временный йододефицит без снижения выработки тиреоидных гормонов, который легко аннулируется с помощью препаратов йода. Однако гипотироксинемия во время беременности приводит к нарушениям умственного развития плода, не развивающимся до тяжкой стадии олигофрении.
Как влияет недостаток йода на работу щитовидной железы
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата.
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
- тяжёлая степень заболевания;
- наличие выраженной сердечной патологии;
- гипотиреоидная кома.
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается.
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения).
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%.Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов.
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза.
| Факторы | Особенности и возможные проблемы |
|---|---|
| Лекарственные взаимодействия на фоне одновременного приёма препаратов | Снижение всасывания тироксина |
| Ускорение метаболизма тироксина | |
| Снижение уровня тироксинсвязывающего глобулина | |
| Болезни сердца | Ухудшение исходной ишемической болезни сердца |
| Стенокардия | |
| Минеральная плотность костей | Вредное воздействие на скелет при передозировке тироксином |
| Беременность | Может потребоваться увеличение дозы тироксина |
| Гипотиреоз в пожилом возрасте | Трудность диагностики |
| Меньшие начальные заместительные дозы тироксина | |
| Транзиторный гипотиреоз | Некоторые рекомендуют временно назначать тироксин |
| Необходимы тщательные катамнестические исследования | |
| Микседематозная кома | |
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии.Критериями эффективности лечения при этом будут служить:
- уменьшение зоба в объёме;
- снижение плотности щитовидной железы;
- уменьшение титра антител до нормы;
- поддержание уровня ТТГ в пределах нормы.
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации.
Какие лекарства обычно назначаются при гипотиреозе
Консервативное лечение тиреотоксикоза заключается в приеме антитиреоидных препаратов - тиамазола (мерказолил, метизол, тирозол) и пропилтиоурацила (пропицил). Они могут накапливаться в щитовидной железе и подавлять выработку тиреоидных гормонов. Снижение дозы препаратов проводят строго индивидуально, в зависимости от исчезновения признаков тиреотоксикоза: нормализации пульса (до 70-80 уд. в мин.) и пульсового давления, увеличение веса тела, отсутствия тремора и потливости.
Хирургическое лечение подразумевает практически тотальное удаление щитовидной железы ( тиреоидэктомия ), что приводит к состоянию послеоперационного гипотиреоза , который компенсируется медикаментозно и исключает рецидивы тиреотоксикоза. Показаниями к проведению хирургической операции являются аллергические реакции на назначенные препараты, стойкое снижение уровня лейкоцитов крови при консервативном лечении, зоб большого размера (выше III степени), сердечно – сосудистые нарушения, наличие выраженного зобогенного эффекта от мерказолила. Проведение операции при тиреотоксикозе возможно только после медикаментозной компенсации состояния пациента для предупреждения развития тиреотоксического криза в раннем послеоперационном периоде.
Терапия радиоактивным йодом - один из основных методов лечения диффузного токсического зоба и тиреотоксикоза. Этот метод неинвазивный, считается эффективным и относительно недорогим, не вызывает осложнений, которые могут развиться при операции на щитовидной железе. Противопоказанием к радиойодтерапии является беременность и грудное вскармливание. Изотоп радиоактивного йода (I 131) накапливается в клетках щитовидной железы, где начинает распадаться, обеспечивая локальное облучение и деструкцию тироцитов. Радиойодтерапия проводится с обязательной госпитализацией в специализированные отделения. Состояние гипотиреоза развивается обычно в течение 4-6 месяцев после лечения йодом.
При наличие диффузного токсического зоба у беременной женщины ведение беременности должно осуществляться не только гинекологом, но и эндокринологом . Лечения диффузного токсического зоба при беременности проводится пропилтиоурацилом (он плохо проникает через плаценту) в минимальной дозе, необходимой для поддержания количества свободного тироксина (Т4) на верхней границе нормы или немного выше нее. С увеличением срока беременности потребность в тиреостатике уменьшается, и большинство женщин после 25-30 нед. беременности препарат уже не принимает. После родов (через 3-6 месяцев) у них обычно развивается рецидив тиреотоксикоза.
Лечение тиреотоксического криза включает интенсивную терапию большими дозами тиреостатиков (предпочтительно – пропилтиоурацилом). При невозможности приема препарата пациентом самостоятельно, его вводят через назогастральный зонд. Дополнительно назначаются глюкокортикоиды, b-адреноблокаторы, дезинтоксикационная терапия (под контролем гемодинамики), плазмаферез .




