Подробно расскажем о чем опасен приступ панкреатита. Чем опасен острый панкреатит?
- Подробно расскажем о чем опасен приступ панкреатита. Чем опасен острый панкреатит?
- Панкреатит диета. Питание при остром панкреатите
- Как вылечить панкреатит навсегда. Лечение панкреатита
- Панкреатит смертность. Причины cмepти при развитии панкреатита и профилактика осложнений
- Панкреатит: симптомы у женщин. Первичные симптомы воспаления
Подробно расскажем о чем опасен приступ панкреатита. Чем опасен острый панкреатит?
Острое воспаление поджелудочной железы может быть диагностировано и у взрослого, и у ребенка. Развивается патология по многим причинам, чаще всего – на фоне злоупотребления алкоголем (чаще у мужчин, чем у женщин), вредной жирной пищей. Под воздействием этих патогенных факторов развивается воспаление, отечность, гиперемия тканей железы. Проявляется приступ опоясывающей болью в животе, профузной рвотой, не приносящей облегчения пациенту, и расстройством работы кишечника (диареей). Просвет панкреатических протоков сужается из-за отечности, и отток секрета поджелудочной железы в двенадцатиперстную кишку (ДПК) затрудняется. Вследствие этого развивается застой сока железы внутри самого органа, и пищеварительные ферменты начинают переваривать железистую, паренхиматозную ткань поджелудочной. Так происходит разрушение железы, нарушение его функций – экзокринной и эндокринной.
Осложнения острого панкреатита
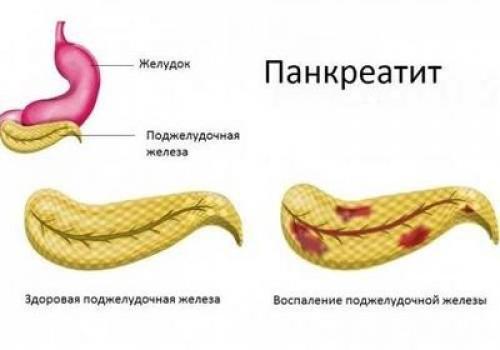
Поджелудочная железа анатомически и функционально связана со многими структурами брюшной полости. В непосредственной близости от железы расположены многие внутренние органы: желудок, печень, желчный пузырь, двенадцатиперстная кишка, крупные кровеносные сосуды, а также сальниковая сумка (часть брюшной полости, образованная этими органами, связками между ними, а также структурами брюшины). Острое воспаление поджелудочной железы неминуемо отражается и на состоянии этих органов, вызывая следующие патологические состояния:
- абсцесс сальниковой сумки,
- сдавление холедоха (общего желчного протока), что вызывает механическую желтуху,
- появление кист, гнойников, свищей на внутренних органах,
- разрушение стенок сосудов и развитие внутреннего кровотечения,
- тромбозы вен (воротной, селезеночной, мезентериальной, портальной и других),
- перитонит (воспаление брюшины при распространении воспалительного процесса в брюшную полость, разрыве абсцессов, гнойников),
- при попадании продуктов распада и микроорганизмов в кровяное русло может развиться токсемия, сепсис (заражение крови),
- токсическая энцефалопатия – поражение головного мозга из-за влияния на него токсинов, особенно – при остром алкогольном панкреатите,
- шоковое состояние (по патогенезу шок бывает разным в зависимости от его причины: из-за сепсиса развивается инфекционно-токсический шок, вследствие интенсивного болевого синдрома – болевой шок, а после сильного кровотечения проявляется гиповолемический шок).
Вероятность летального исхода
Некоторые осложнения острого панкреатита очень опасны и могут привести к летальному исходу. Такие тяжелые последствия болезни, как шок, сепсис, внутреннее кровотечение, требуют немедленной госпитализации в клинику – в отделение хирургии или реанимации, так как они приводят к полиорганной недостаточности (печеночной, почечной), развитию комы. Для лечения абсцессов, перитонита, кровотечения из крупного сосуда необходимо хирургическое вмешательство, а затем – интенсивная терапия в условиях реанимационного отделения.
При недооценке тяжести состояния пациента, несвоевременной диагностике, отсутствии эффективной медицинской помощи вероятность летального исхода от осложнений острого панкреатита очень высока.
Острый панкреатит: опасность и последствия
Острое воспаление поджелудочной железы - это серьёзное заболевание, которое может возникнуть у взрослых и детей. Патология развивается в результате злоупотребления алкоголем, вредной жирной пищей, а также другими факторами, которые вызывают отечность, гиперемию и воспаление в поджелудочной железе. Классические симптомы острого панкреатита включают опоясывающую боль в животе, рвоту, которая не приносит облегчения, и расстройство работы кишечника (диарею). Просвет панкреатических протоков сужается из-за отечности, что затрудняет отток секрета поджелудочной железы в двенадцатиперстную кишку. В результате развивается застой сока железы внутри органа, и пищеварительные ферменты начинают переваривать железистую, паренхиматозную ткань поджелудочной. Острый панкреатит может привести к разрушению функций поджелудочной железы, нарушению ее экзокринной и эндокринной функций. Поджелудочная железа анатомически и функционально связана со многими структурами брюшной полости, включая желудок, печень, желчный пузырь, двенадцатиперстную кишку, крупные кровеносные сосуды и сальниковую сумку. Острое воспаление поджелудочной железы может отражаться на состоянии этих органов, вызывая следующие патологические состояния:- Шок
- Сепсис
- Внутреннее кровотечение
- Полиорганная недостаточность (печеночной, почечной)
- Развитие комы
Панкреатит диета. Питание при остром панкреатите
Диденко Владимир Андреевич
Статью проверил кандидат медицинских наук, доцент
Виноградов Дмитрий Леонидович

Питание при остром панкреатите подчинено главной цели: уменьшить нагрузку на поджелудочную железу.
Принципы лечебно-профилактического питания при обострении панкреатита
- Борьба с обострением панкреатита начинается с голода. Он не должен продолжаться бесконечно, максимум лечебного голодания – 3 дня, но чаще специалисты ограничиваются суточным.
- Во время лечебного голодания разрешено употреблять 1,5 литра жидкости, распределив ее на 6-7 приемов. Это могут быть «Ессентуки». «Боржоми» и другая щелочная минеральная вода без газа, отвар шиповника, некрепкие чаи.
- Следующий этап – переход к лечебной диете, который начинается монодиетой. Обычно для ее основы используют протертые слизистые каши, например, рисовую, овсяную.
- Далее постепенно вводятся другие продукты и увеличивается калорийость рациона.
- Однако, принципиально важно, чтобы пища не оказывала раздражающее действие на желудочно-кишечный тракт, т.е. она не должна быть горячей или холодной, твердой или острой, кислой или соленой.
- Все блюда должны быть протертыми, теплыми, без резких нот приправ и специй.
- Желательно, чтобы меню было разделено на 6-7 приемов, небольшими порциями.
- Упор в рационе делается на углеводы , преимущественно «медленные». Их может быть до 300 гр. Белка должно быть не более 160 гр. Жиров – до 80 гр.
Запрещенные продукты при обострении панкреатита
Речь не о пике заболевания, когда приходится отказываться от любой пищи, а о следующем этапе. Питание при остром панкреатите, когда удалось снять самые нестерпимые болевые, должно оставаться предельно щадящим. Строго выполняйте следующие ограничения:
- необходимо исключить все продукты, на которые имеется аллергия или индивидуальная непереносимость;
- под запретом не только фастфуд, а любые готовые продукты, полуфабрикаты, в том числе колбаса, майонез, кондитерские изделия и т.п.;
- нельзя потреблять алкогольные напитки и газированные;
- сладкое и соленое;
- жирное и копченое;
- жареные и консервированные продукты;
- овощи с острым вкусом и фрукты с кислым;
- жирные животные продукты, в том числе красное мясо, сало, сливки, сыры, сметана и т.п.
Первые две недели обострения соль лучше исключить полностью.
Рекомендованные продукты при обострении панкреатита
За время голода и строгих ограничений первых дней обострения организм не должен окончательно разучиться переваривать пищу. Ваша задача, медленно, но верно «вести» его к правильному питанию, которое должно обеспечивать потребности в калориях и питательных веществах.
Питание при остром панкреатите необходимо составлять из свежих, по возможности разнообразных продуктов. Блюда лучше готовить дома, полезными способами – варить, парить, запекать.
При обострении панкреатита вся пища должна быть теплой и протертой, без специй.
Рекомендуются:
- животные продукты с пониженным содержанием жира,
- протертые каши,
- картофельное пюре,
- нежирный творог,
- яйца всмятку,
- паровые омлеты,
- запеченные яблоки и яблочное пюре из сладких сортов;
- супы на овощных бульонах, без капусты, лука, чеснока, томатов и прочих овощей с острым и кислым вкусом;
- домашние кисели и компоты.
Как вылечить панкреатит навсегда. Лечение панкреатита
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Панкреатит смертность. Причины cмepти при развитии панкреатита и профилактика осложнений
Можно ли умереть от панкреатита и как этого избежать
Панкреатит – тяжелый воспалительный процесс в поджелудочной железе. Это патологическое состояние затрагивает органы пищеварительного тракта, кроме того, возникают серьезные проблемы с состоянием и функциями всех органов и систем человеческого организма. Смерть от панкреатита, к сожалению, возникает нередко, особенно при остром течении заболевания, а также – если развиваются тяжелые осложнения, нарушение жизненно важных функций организма.
Панкреатит: вероятная cмepтность от заболевания
Смертность вследствие воспаления поджелудочной железы составляет 40 процентов от всех случаев острого воспаления ПЖ. Это очень высокие цифры, свидетельствующие об опасности данной патологии, необходимости своевременного диагностирования, лечения и профилактики панкреатита.
Пациенты умирают из-за тяжелого течения острой воспалительной патологии или обострения хронического воспалительного процесса, при развитии тяжелых осложнений:
- панкреонекроз;
- внутреннее кровотечение, особенно в случае его тяжелого осложнения – гиповолемического шока;
- острая интоксикация продуктами распада как причины инфекционно-токсического шока, чаще актуального при панкреатите алкогольного генеза;
- абсцессы, гнойники на поверхности ПЖ или близлежащих органах (сальник, печень, желчный пузырь, желудок), гнойный воспалительный процесс в протоках железы, при разрыве или распространении которых развивается тяжелое состояние – перитонит;
- болевой шок;
- рак ПЖ вследствие длительного течения хронического панкреатита.
Если вовремя не обратиться за медицинской помощью, своевременно не диагностировать эти тяжелые состояния и не начать правильно лечить пациента, то риск летального исхода очень высок.
Признаки тяжелой формы панкреатита
Воспаление поджелудочной железы проявляется разнообразными симптомами, значительно ухудшающими состояние пациента, снижающими качество его жизни, судя по их отзывам. Диагностика заболевания часто затруднена из-за схожести симптомов панкреатита с другими патологиями ЖКТ, особенно у детей, которые самостоятельно не могут предъявить жалобы. Основные признаки тяжелого осложненного течения воспаления:
- Сильные боли в животе разной локализации: в околопупочной, подреберной области слева или с обеих сторон. Нередко боли имеют опоясывающий характер, иррадиируют в поясницу, правое, левое плечо, грудную клетку. Болевой синдром во время приступа панкреатита бывает настолько интенсивный, что может привести к болевому шоку с нарушением сознания, развитием cмepтельно опасной полиорганной недостаточности.
- Диспепсический синдром, проявляющийся несколькими признаками: тошнотой, рвотой, не приносящей облегчение, повышением газообразования в кишечнике, вздутием живота, нарушением стула (чаще – в виде диареи). Тяжелая диспепсия с длительной профузной рвотой, поносом приводит к обезвоживанию пациента, потере необходимых микроэлементов и витаминов. Особенно часто это проявляется при недостаточной или несвоевременной инфузионной терапии. Дегидратация тканей организма, недостаток минералов (магния, калия, кальция, железа и других) негативно сказывается на работе всех органов и систем (особенно – сердца и сосудов), в тяжелых случаях – опасна для жизни.
- Общеинтоксикационный синдром, проявляющийся множеством тяжелых симптомов, свидетельствующих о поражении всех систем человеческого организма. Основные признаки интоксикации: повышение температуры тела, слабость, снижение давления до коллапса, одышка, изменение (бледность, цианоз, иктеричность) окраски кожных покровов, головные боли, головокружение, нарушение сознания и многие другие.
- Ухудшение данных лабораторных, инструментальных исследований в случае тяжелого течения воспаления ПЖ. В ОАК обнаруживается выраженный лейкоцитоз с патологическими изменениями лейкоцитарной формулы, резкое повышение СОЭ по причине воспаления. Вследствие поражения печени или развития внутреннего кровотечения может развиться анемия, тромбоцитопения. По результатам биохимического исследования крови повышается уровень печеночных ферментов, амилазы и других показателей, свидетельствующих о повреждении ПЖ. При проведении УЗИ, КТ внутрибрюшных органов выявляются признаки отека, разрушения тканей железы, абсцессов и другие патологические изменения.
Панкреатит: симптомы у женщин. Первичные симптомы воспаления
Воспаление паренхимы поджелудочной железы в медицине именуют панкреатитом. Врачами уже давно были установлены первые признаки развития этого недуга, на которые многие люди даже и не обращают внимания. А зря, так как именно на начальных стадиях возникновения панкреатита имеются высокие шансы сохранить функциональность железы.
Самым главным симптомом воспаления поджелудочной является боль в животе, которую многие женщины связывают с развитием гинекологических заболеваний. Но проверить это очень просто. Заболевания поджелудочной железы у женщин имеют одну особенность. Если принять горизонтальное положение и прижать коленки к животу, болевой синдром не уменьшается, как это обычно бывает при гинекологических недугах, а наоборот, усиливается. Облегчение состояния ощущается лишь в сидячем полусогнутом положении с приложенной к верхней части живота холодной грелкой.
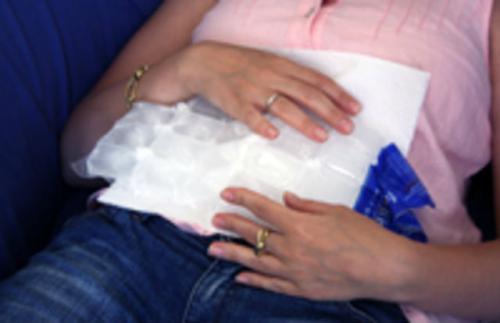 Холодная грелка уменьшает болезненные ощущения при панкреатите и других заболеваниях поджелудочной железы
Холодная грелка уменьшает болезненные ощущения при панкреатите и других заболеваниях поджелудочной железы
Боль может быть как острой и схваткообразной, так и ноющего характера. В первом случае она возникает на фоне развития острого панкреатита, появляется совершенно внезапно и сопровождается рядом других симптомов (о них чуть позже). А во втором случае речь идет о развитии хронического панкреатита, при котором сторонние признаки болезни могут и вовсе отсутствовать или возникать, замещая друг друга.
В самом начале своего развития хронический панкреатит может проявлять себя:
- изменениями вкусовых пристрастий (появляется отвращение к жирной и жареной пище);
- изжогой, появляющейся сразу же после принятия пищи;
- периодически возникающей тошнотой (при этом рвота открывается крайне редко);
- запорами;
- наличием в каловых массах непереваренных кусочков пищи;
- снижением аппетита и, как следствие, уменьшением массы тела.
Важно! Данные симптомы при болезни поджелудочной железы у женщин могут дополняться незначительными нарушениями менструального цикла, что связано с воспалением эндокринных клеток органа и снижением выработки им гормонов, участвующих в регулировке обменных процессов. Их нарушение негативным образом сказывается на репродуктивных органах и может спровоцировать незначительные отклонения в их работе.
Говоря о том, какие признаки заболевания поджелудочной железы могут еще возникать у женщин, следует также отметить, что при панкреатите довольно часто отмечается повышение уровня сахара в крови. Данное явление обуславливается дефицитом в организме инсулина, ответственного за расщепление и усвоение углеводов. Этот гормон вырабатывают эндокринные клетки поджелудочной, и если они подвергаются масштабному воспалению, то появляются высокие риски развития сахарного диабета, избавиться от которого невозможно.




