Современные подходы к лечению тиреотоксикоза у женщин
- Современные подходы к лечению тиреотоксикоза у женщин
- Связанные вопросы и ответы
- Какие основные причины развития тиреотоксикоза у женщин
- Какие симптомы тиреотоксикоза наиболее часто встречаются у пациенток
- Как проводится диагностика тиреотоксикоза, и какие анализы необходимы
- Какие лекарственные препараты используются для лечения тиреотоксикоза
- В каких случаях рекомендуется хирургическое лечение тиреотоксикоза
- Какова роль радиоактивного йода в лечении тиреотоксикоза
- Можно ли лечить тиреотоксикоз народными методами, и насколько это безопасно
- Какие осложнения могут возникнуть при неадекватном лечении тиреотоксикоза
Современные подходы к лечению тиреотоксикоза у женщин
В настоящее время существуют три метода лечения ДТЗ: консервативный; радиоактивным йодом (131I); хирургический.
Каждый из этих методов имеет свои показания, а также противопоказания и должен назначаться каждому пациенту индивидуально.
1. Консервативное лечение
Консервативную терапию назначают больным с небольшим диффузным увеличением щитовидной железы (по объему — 35–40 мл) без симптомов сдавления.
У пациентов с большим объемом щитовидной железы и/или узловыми образованиями по размерам более 1,0-1,5 см, а также с тяжелыми осложнениями тиреотоксикоза консервативную терапию используют в качестве медикаментозной подготовки к хирургическому лечению. При планировании радиойодтерапии пациентам также предварительно назначают консервативное лечение.
На фоне тиреостатической терапии эутиреоидное состояние наступает уже через 3–5 нед от начала лечения. В течение последующих 12–24 мес поддерживающей эутиреоз терапии примерно у 20–40% пациентов развивается ремиссия заболевания.
К сожалению, у части пациентов примерно через год вновь «расцветает» клиника тиреотоксикоза. Таким больным нецелесообразно назначать повторные длительные курсы консервативной терапии. Вероятнее всего, ТСИ продолжают вырабатываться в большом количестве и стимулировать щитовидную железу к избыточной продукции тиреоидных гормонов. В подобных случаях проводят курс медикаментозной подготовки, а затем, в зависимости от размеров и морфологических изменений ткани щитовидной железы, назначают либо терапию131I, либо оперативное лечение. Прогноз ремиссии или возможного рецидива тиреотоксикоза после проведения курса тиреостатической терапии можно определить по уровню АТ-рТТГ. Исследование антител проводится перед полной отменой препаратов. Риск рецидива тиреотоксикоза у пациентов возрастает при повышенном уровне АТ-рТТГ, чаще рецидивы наблюдаются в течение первого года после окончания лечения.
Для лечения ДТЗ на протяжении многих лет используются препараты из группы тионамидов: тиамазол (тирозол, мерказолил, тиамазол-филофарм, метизол, метимазол) и пропилтиоурацил (пропицил). C появлением дозировки тирозола 10 мг количество принимаемых таблеток можно уменьшить в 2 раза, что создает дополнительное удобство для пациентов. Механизм тиреостатического действия заключается в подавлении синтеза тиреоидных гормонов на стадиях органификации и комплексирования. Пропилтиоурацил частично подавляет превращение Т4в Т3за счет ингибирования 5’-монодейодиназы. Лечение тиреостатическими препаратами начинают с относительно высоких доз: 30–40 мг тиамазола или его аналогов 2–3 приема в день в течение дня или 300 мг пропилтиоурацила — 3–4 приема в день. После достижения эутиреоза дозу постепенно снижают до поддерживающей: тиамазол до 5–10 мг в день, пропилтиоурацил до 50–100 мг 1–2 приема в день ( ). Достижение эутиреоидного состояния оценивается по исчезновению клинических симптомов тиреотоксикоза и уровню св. Т4. Определять уровень ТТГ нецелесообразно, поскольку на протяжении нескольких месяцев он может оставаться подавленным. Дополнительно в лечении ДТЗ используют β-адреноблокаторы, которые подавляют тканевое превращение Т4в Т3. Пропранолол назначают по 60–120 мг/сут 3–4 приема в день, атенолол — 50–100 мг/сут, конкор — 5–10 мг/сут однократно. В клинической практике существует два варианта назначения тиреостатических препаратов: в виде монотерапии или в комбинации с левотироксином (эутирокс, L-тироксин, тиро-4). В последнем варианте пациенту по достижению эутиреоидного состояния (оценивается по уровню Т4) подключают левотироксин в дозе 25–50 мкг. Исследования показывают, что на фоне комбинированной поддерживающей терапии в течение 18–24 мес достигается более стойкая блокада секреции тиреоидных гормонов.
Связанные вопросы и ответы:
Вопрос 1: Каковы основные принципы лечения пациентки с тиреотоксикозом
Лечение пациентки с тиреотоксикозом основывается на устранении симптомов, нормализации функции щитовидной железы и предотвращении осложнений. Основные принципы включают использование антитиреоидных препаратов, бета-блокаторов для контроля симптомов и, в некоторых случаях, радиоактивного йода или хирургического вмешательства. Важно также учитывать индивидуальные особенности пациентки, такие как возраст, тяжесть заболевания и наличие сопутствующих патологий. Лечение должно быть комплексным и включать регулярный мониторинг уровня гормонов и общего состояния здоровья. Только такой подход может обеспечить эффективное и безопасное лечение.
Вопрос 2: Какие медикаменты используются для лечения тиреотоксикоза и почему они эффективны
Для лечения тиреотоксикоза чаще всего используются антитиреоидные препараты, такие как мерказолил и пропилтиоурацил. Эти препараты ингибируют синтез гормонов щитовидной железы, что помогает снизить их уровень в крови. Также назначаются бета-блокаторы, например, проpraнолол, которые облегчают симптомы, такие как тахикардия и тремор, но не влияют на уровень гормонов. Эффективность этих препаратов заключается в их способности быстро снизить активность щитовидной железы и облегчить качество жизни пациентки. Однако их использование требует регулярного контроля из-за возможных побочных эффектов.
Вопрос 3: Какова роль радиоактивного йода в лечении тиреотоксикоза
Радиоактивный йод является одним из методов лечения тиреотоксикоза, особенно при его рецидивирующем течении или неэффективности медикаментозной терапии. Он работает путем разрушения тканей щитовидной железы, что приводит к снижению уровня гормонов. Это метод выбора для пациенток с узловым зобом или при наличии противопоказаний к хирургическому лечению. Однако использование радиоактивного йода может привести к развитию гипотиреоза, поэтому требуется обязательное наблюдение у эндокринолога. Этот метод считается безопасным и эффективным при правильном подборе дозы и отсутствии противопоказаний.
Вопрос 4: В каких случаях показано хирургическое лечение тиреотоксикоза
Хирургическое лечение тиреотоксикоза показано в случаях, когда медикаментозная терапия неэффективна, а также при наличии крупного узлового зоба, который сдавливает соседние органы или вызывает косметический дефект. Операция может быть проведена и при подозрении на злокачественное новообразование щитовидной железы. Перед операцией обязательно проводится подготовка с использованием антитиреоидных препаратов для снижения уровня гормонов и предотвращения тиреотоксического криза. Хирургическое вмешательство эффективно устраняет симптомы, но требует последующего лечения для предотвращения гипотиреоза.
Вопрос 5: Какие осложнения могут возникнуть при тиреотоксикозе и как их предотвратить
Тиреотоксикоз может привести к серьезным осложнениям, таким как тиреотоксический криз, сердечные аритмии, остеопороз и нарушения функции почек. Для предотвращения этих осложнений важно своевременно начать лечение и регулярно контролировать уровень гормонов. Также необходимо соблюдать диету, богатую кальцием и витамином D, для предотвращения остеопороза. Пациенткам рекомендуется избегать стрессов и придерживаться здорового образа жизни. Регулярные осмотры у эндокринолога помогают своевременно выявить и устранить возможные осложнения.
Вопрос 6: Какую поддерживающую терапию можно назначить пациентке с тиреотоксикозом
Поддерживающая терапия пациентки с тиреотоксикозом включает прием витаминов и минералов, таких как селен, цинк и витамин D, для поддержания функции щитовидной железы. Также показана диета, богатая продуктами, содержащими йод, но не гиперйодированными. Психологическая поддержка и коррекция образа жизни, включая достаточное количество сна и физической активности, также играют важную роль. В некоторых случаях могут быть назначены препараты для укрепления сердечно-сосудистой системы и предотвращения остеопороза. Поддерживающая терапия помогает улучшить качество жизни и ускорить восстановление.
Какие основные причины развития тиреотоксикоза у женщин
Тиреотоксикоз может быть следствием таких заболеваний:
- Диффузный токсический зоб (Базедова болезнь) на его долю приходится около 80% случаев гипертериоза. Это аутоиммунная патология, которая имеет генетический характер. В основе болезни лежит производство антител к рецепторам гормона ТТГ.
- Многоузловой токсический зоб возникает на фоне хронического дефицита йода в организме. С целью компенсации данного элемента щитовидная железа начинает работать гиперактивно. В ней могут формироваться узлы, способствующие повышенной выработке тиреоидных гормонов.
- Токсическая аденома (болезнь Пламмера) образование доброкачественного характера, которое формируется из фолликулов щитовидки. Болезнь Пламмера может развиваться в существующем нетоксическом узле. Аденома автономно начинает продуцировать тиреоидные гормоны в чрезмерных количествах и они не регулируется тиреотропным гормоном.
Все перечисленные патологии звенья одной цепочки изменений в щитовидной железе. Они формируются в условиях недостатка йода разной степени тяжести. Из диффузного нетоксического зоба развивается многоузловой нетоксический. После этого щитовидная железа начинает функционировать автономно, закладывая основу для развития многоузлового токсического зоба. Узлы в щитовидке появляются под воздействием микрогетерогенности тиреоцитов.
В некоторых случаях тиреотоксикоз обнаруживают при употреблении лекарств, содержащих гормоны щитовидной железы. Это так называемый медикаментозный тиреотоксикоз. Деструкция тиреоцитов с последующим попаданием большого количества тиреоидных гормонов в кровь может сопровождаться воспалениями щитовидной железы тиреодитами. Это может быть как аутоиммунное воспаление, так и инфекционное (подострый гранулематозный тиреоидит). Причиной инфекционного воспаления железы бывают разные вирусы (коксаки, аденовирусы, эпидемического паротита).
В зоне риска проявления тиреотоксикоза чаще находятся женщины 30-50 лет, особенно, в период менопаузы.
При избытке синтеза гормонов щитовидки возрастает интенсивность потребления тканями кислорода. Это ускоряет метаболизм внутри клеток, больше вырабатывается тепла. Ускоряется процесс синтеза эстрогенов, соотношение между ними и андрогенами увеличивается. Андрогены преобразуются в эстрогены, что приводит к увеличению концентрации циркулирующего глобулина (связывающего половые гормоны). Все эти процессы отражаются на функциональности организма.
Узнайте о симптомах заболевания щитовидной железы у женщин, а также о методах их лечения.
О том, что такое микрокальцинаты молочной железы и насколько опасны образования прочтите по этому адресу.
Тиреотоксикоз у женщин является серьезной проблемой, требующей внимательного подхода. Врачи отмечают, что симптомы этого состояния могут варьироваться от потери веса и повышенной нервозности до тахикардии и бессонницы. Часто женщины также жалуются на повышенную потливость и изменения в менструальном цикле. Важно, что ранняя диагностика и правильное лечение играют ключевую роль в управлении заболеванием.
Среди действенных вариантов терапии врачи выделяют как медикаментозное лечение, так и хирургическое вмешательство. Антитиреоидные препараты помогают снизить уровень гормонов, в то время как радиойодтерапия может быть эффективной для устранения избыточной активности щитовидной железы. В некоторых случаях, особенно при наличии узлов или опухолей, может потребоваться операция.
Специалисты подчеркивают, что индивидуальный подход к каждому пациенту и регулярное наблюдение являются залогом успешного лечения тиреотоксикоза.
Какие симптомы тиреотоксикоза наиболее часто встречаются у пациенток
Марченко Елена Александровна
Статью проверил кандидат медицинских наук
Целиковская Анна Леонидовна
Тиреотоксикоз — это часто встречающееся эндокринологическое расстройство, характеризующееся повышением функциональной активности щитовидной железы и последующим нарастанием продукции тиреоидных гормонов. Наиболее часто данное заболевание возникает на фоне диффузного токсического зоба, несколько реже — из-за воспаления щитовидной железы, узлового зоба. В большей степени развитию тиреотоксикоза подвержены представительницы женского пола молодого возраста. В этой статье мы поговорим о признаках тиреотоксикоза, а также о его лечении.
Клиническая картина при тиреотоксикозе

Тиреотоксикоз — это болезнь, сопровождающаяся ускорением всех обменных процессов в организме, чем и объясняется сопутствующая симптоматика.
В обязательном порядке наблюдаются изменения со стороны центральной нервной системы, представленные эмоциональной лабильностью, повышенной возбудимостью, нервозностью, проблемами с концентрацией внимания, нарушением сна.
Практически у половины пациентов отмечаются офтальмологические расстройства, проявляющиеся увеличением размеров глазной щели и выпячиванием глазных яблок кпереди, что сопровождается сухостью глаз, обильным слезотечением и так далее.
В результате ускорения обмена веществ вес больного человека снижается при условии повышенного аппетита. Кожа пациента истончается, становится более влажной. Присоединяются жалобы на повышенную потливость, небольшоетела. Волосы также становятся более тонкими и активно выпадают. Характерны отеки нижних конечностей.
В большинстве случаев присоединяются патологические изменения со стороны сердечно-сосудистой системы. Они могут быть представлены нарушением сердечного ритма, повышением систолического артериального давления и так далее. В 2017 году ученые из Петрозаводского государственного университета опубликовали работу, по результатам которой было установлено, что наиболее частое нарушение ритма сердца при— это фибрилляция предсердий.
Клиническая картина может дополняться одышкой, неустойчивостью стула, периодическими болями в животе. Нередко присоединяются жалобы на сильную жажду, учащенное и обильное мочеиспускание. Кроме этого, могут присоединяться такие симптомы, как быстрая мышечная утомляемость,у женщин, снижение потенции у мужчин.
Принципы лечения тиреотоксикоза
Для того чтобы подавить функциональную активность щитовидной железы и тем самым снизить продукцию, используются тиреостатические средства. К ним можно отнести тиамазол, пропилтиоурацил и прочее. Данные препараты могут применяться только после консультации с врачом и только по его назначению.
В последние годы популярность приобрел такой метод лечения, как терапия радиоактивным йодом. Принцип действия радиоактивного йода заключается в том, что после попадания в организм он накапливается в гиперактивных клетках щитовидной железы с последующим их постепенным разрушением.
В некоторых случаях при неэффективности консервативной терапии может решаться вопрос о проведении хирургического вмешательства, подразумевающего под собой удаление части щитовидной железы.
Как проводится диагностика тиреотоксикоза, и какие анализы необходимы
На практике наиболее частыми причинами тиреотоксикоза являются диффузный токсический зоб (ДТЗ) и функциональная автономия ЩЖ (многоузловой токсический зоб, токсическая аденома). При проведении дифференциальной диагностики необходимо выяснить, является тиреотоксикоз иммуногенным (аутоиммунным) или причина его - автономная продукция гормонов ЩЖ (не связанная с действием тиреоидстимулирующих антител).
ДТЗ необходимо дифференцировать от других заболеваний, сопровождающихся синдромом тиреотоксикоза:
1. Подострый гранулематозный тиреоидит - редкое заболевание вирусной этиологии. Симптомы: недомогание, лихорадка, боль в области ЩЖ, которая иррадиирует в уши и усиливается при глотании или поворотах головы.
При пальпации ЩЖ чрезвычайно болезненная, очень плотная, узловатая. Как правило, воспалительный процесс возникает в одной из долей ЩЖ и постепенно захватывает другую долю.
СОЭ повышена, антитиреоидные аутоантитела обычно не выявляются, поглощение радиоактивного йода ЩЖ резко снижено.
Длительность начальной (тиреотоксической) стадии составляет несколько недель. На этой стадии может наблюдаться тиреотоксикоз, обусловленный повреждением ткани железы. Вторая (гипотиреоидная) стадия также продолжается несколько недель, после чего наступает выздоровление.
В связи с непродолжительностью тиреотоксической стадии, антитиреоидные средства обычно не применяют. Положительный эффект наступает от терапии глюкокортикоидами.
2. Хронический лимфоцитарный тиреоидит . При данном заболевании тиреотоксикоз встречается менее чем в 5% случаев и, как правило, бывает преходящим. ЩЖ может быть совсем не увеличена или очень сильно увеличена, но чаще всего имеется небольшой плотный зоб.
При пальпации ЩЖ безболезненна.
Наблюдается повышение общего T4, что связано с повреждением ткани железы.
Основные дифференциально-диагностические признаки хронического лимфоцитарного тиреоидита и ДТЗ:
1. Поглощение радиоактивного йода ЩЖ при хроническом лимфоцитарном тиреоидите понижено, а при ДТЗ - повышено.
2. Отношение T3/T4 при хроническом лимфоцитарном тиреоидите 20:1.
3. Антитела к микросомальным антигенам выявляются у 85% больных хроническим лимфоцитарным тиреоидитом и не более чем у 30% больных ДТЗ.
4. Тиреоидстимулирующие аутоантитела обнаруживаются преимущественно при ДТЗ.
3. Подострый лимфоцитарный тиреоидит с преходящим тиреотоксикозом (послеродовый тиреоидит) - заболевание нередко развивается после родов. Тиреотоксическая (начальная) стадия длится от 4 до 12 недель, сменяясь гипотиреоидной стадией длительностью в несколько месяцев.
Легкая форма подострого послеродового тиреоидита встречается у 8% рожениц. Как правило, болезнь заканчивается выздоровлением. У 25% женщин, перенесших подострый послеродовой тиреоидит, заболевание рецидивирует после повторных родов.
В тиреотоксической стадии для устранения симптомов тиреотоксикоза назначают пропраналол. Тиреостатики не применяют.
На уровень тиреоидных гормонов в крови могут значительно повлиять изменения в связывании их с протеинами плазмы на фоне беременности, под влиянием некоторых медикаментов, при тяжелых нетиреоидных заболеваниях.
Наиболее частые причины сниженного уровня ТТГ в крови, не связанные с заболеваниями ЩЖ:
1. Заболевания:
1.1 Тяжелые соматические заболевания.
1.2 Острый психоз. Общий T4 и свободный T4 (расчетный свободный T4) повышены почти у трети больных, госпитализированных с острым психозом. У 50% пациентов с повышенным уровнем T4 увеличен и уровень T3. Данные показатели нормализуются через 1-2 недели без лечения антитиреоидными средствами.
Предположительно повышение уровней тиреоидных гормонов вызвано выбросом ТТГ. Однако при первичном обследовании госпитализированных больных с психозом уровень ТТГ, как правило, снижен или находится на нижней границе нормы. Вероятно, уровень ТТГ может повышаться на ранней стадии психоза (до госпитализации). Действительно, у некоторых больных с пристрастием к амфетаминам, госпитализированных с острым психозом, находят недостаточное снижение уровня ТТГ на фоне повышенного уровня T4.
1.3 Высокий уровень хорионического гонадотропина (I триместр беременности, токсикоз беременных, беременность с пузырным заносом, хорионкарцинома).
У всех женщин во время беременности повышение уровня общего Т4 связано с повышением уровня ТСГ (тироксинсвязывающего глобулина) под действием избытка эстрогенов. В связи с этим для оценки функции ЩЖ во время беременности должен использоваться уровень свободного Т4 и ТТГ.
2. Лекарственные средства:
- прием высоких доз левотироксина натрия;
- лечение ГКС;
- прием бромокриптина.
Какие лекарственные препараты используются для лечения тиреотоксикоза
При лечении тиреотоксикоза обычно используются основные методы:
- консервативное медикаментозное лечение тиреостатическими препаратами;
- терапия радиоактивным йодом (I 131);
- хирургическое лечение;
- немедикаментозное лечение (ограничение физической нагрузки, здоровый сон, отказ от курения, предупреждение стрессов).
Борьба с синдромом предполагает устранение клинических проявлений тиреотоксикоза с нормализацией значений Т3, Т4 и ТТГ и достижением стойкой ремиссии заболевания.
Консервативная терапия
При консервативном лечении диффузно-токсического зоба у пациентов с умеренно увеличенной щитовидной железой (до 40 мл) назначается приём пропилтиоурацила (ПТУ) или тиамазола («Тирозол» или «Мерказолил»). Это способствует достижению нормального функицонирования поражённого органа. При диагностированных случаях диффузно-токсического зоба в первом триместре беременности и возникновении побочных эффектов на фоне приёма тиамазола назначается ПТУ. В результате лечения через 4-6 недель отмечается улучшение — уровень свободного Т4 нормализуется.
Лечение бета-адреноблокаторами. Дополнительно по показаниям назначают бета-адреноблокаторы (например, 2,5-5 мг «Конкора» в день).
При тяжёлом течении процесса рекомендуется приём глюкокортикоидов — до 10-15 мг преднизолона в день. Затем в течение 2-3 недель доза тиреостатика снижается до поддерживающей (не более 10 мг в день). Параллельно пациенту обычно назначают приём 50 мкг левотироксина в день. Такая схема лечения получила название "Блокируй и замещай".Стабильное поддержание уровня свободного Т4 и ТТГ в норме будет свидетельствовать об адекватности назначенной терапии.
При наличии стойких побочных эффектов назначенного лечения отменяют тиреостатические средства, назначают терапию радиоактивным йодом или оперативное вмешательство. В случае рецидива тиреотоксикоза встаёт вопрос о необходимости радиойодтерапии или тиреоидэктомии — полного или частичного удаления щитовидной железы.
Лечение радиоактивным йодом
Радиойодтерапия при диффузно-токсическом зобе проводится в случае стойкого рецидива тиреотоксикоза по окончании правильно проведённой консервативной терапии (в течение 12-18 месяцев) и сложностей приёма тиреостатических средств (снижение количества лейкоцитов в крови или возникновение аллергических реакций).
Лечение радиоактивным йодом проводится в специализированных центрах с радиационной и экологической безопасностью для людей и природы. Единственные противопоказания данной терапии — беременность и кормление грудью.
Целью радиойодтерапии при разрушении гиперфункционирующей ткани щитовидной железы является достижение стойкого гипотиреоидного состояния.
Оперативное лечение
Оперативное вмешательство при диффузно-токсическом зобе необходимо в случае расположении зоба за грудиной, при диффузных и узловых формах зоба с компрессией и отказе пациента от других методов терапии. Тотальная и субтотальная тиреоидэктомия являются методом выбора. При наличии узлового образования в щитовидной железе необходимо проводить пункционную биопсию и диагностическое цитологическое исследование.
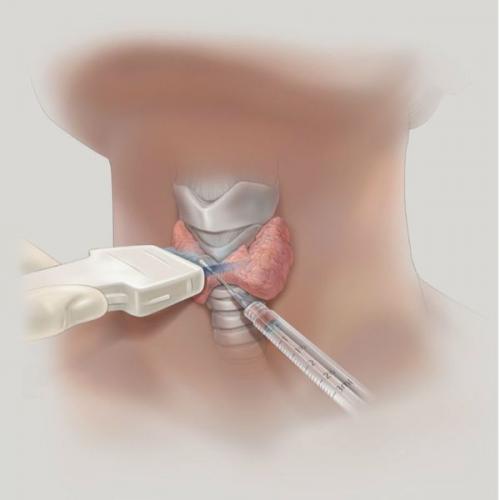 Биопсия щитовидной железы
Биопсия щитовидной железы
После операции назначаются препараты левотироксина ("Эутирокс", "L-тироксин") из расчёта 1,7 мкг на кг веса пациента. Определение ТТГ проводится через 6-8 недель после оперативного лечения и в динамике.
Лечение диффузно-токсического зоба с сопутствующей эндокринной офтальмопатией предпочтительно проводить по схеме "Блокируй и замещай".
В случае тиреотоксикоза при ТТГ-секретирующей опухоли гипофиза (тиреотропиномы) проводится диагностика уровня ТТГ с учётом уровней свободных Т3 и Т4, а также МРТ (в результате обычно выявляется аденома гипофиза). Таким пациентам необходимо оперативное вмешательство.
В каких случаях рекомендуется хирургическое лечение тиреотоксикоза
Аналитический обзор
Гарбузов П.И.
ГУ – Медицинский радиологический научный центр РАМН,
Обнинск, ул. Королева 4, 249036 г., Калужская область, Российская Федерация
Адрес для переписки:
Ключевые слова: онкология, радиология, радионуклидная терапия, заболевания щитовидной железы .
Введение
История применения радиойода в тиреоидологии начинается в ноябре 1935 года с совместного исследования Массачусетского Технологического Института (MIT) и отделения тиреоидологии больницы штата Массачусетс (MGH) в Бостоне. Президент MIT, доктор Карл Комптон в лекции под названием «Что физика может делать для биологии и медицины» поднял вопросы возможной пригодности радиойода. С 1937 года для изучения щитовидной железы использовался I-128. В 1938 году при бомбардировке теллура дейтронами были получены новые изотопы йода: I-130 (T1/2=12,6 часа) и I-131 – (8,14 суток). В дальнейшем было установлено, что I-131 может быть получен в больших количествах в реакторе. I-131 по физическим свойствам оказался наиболее удобным как для теоретических исследований, так и для диагностики и терапии и получил в медицине широкое распространение. Использование радиоактивных изотопов йода в качестве меченых атомов основано на том, что, отличаясь по физическим свойствам от природного элемента, они полностью соответствуют ему по химическим свойствам, и участвуют в обменных процессах так же, как стабильный йод. Испускаемые I-131 гамма-кванты и бета-частицы позволяют с помощью радиометрических приборов точно проследить путь радиоактивного йода в организме и определить его содержание в различных органах и системах, а также моче, слюне и других выделениях. В январе 1941 года MGH-MIT группа впервые провела терапевтическое испытание радиоактивного йода (I-130) в лечении гипертиреоза. Это сделало лечение гипертиреоза более практичным, а использование I-130 быстро распространилось и на лечение карцином щитовидной железы. Успехи радиойодтерапии в лечении гипертиреоза и рака щитовидной железы нашли отражение в большом количестве публикаций.
Какова роль радиоактивного йода в лечении тиреотоксикоза
Тиреотоксикоз щитовидной железы относится к патологиям эндокринной системы, связанным с неправильной выработкой гормонов в организме. Нормализовать гормональный фон можно с помощью правильно подобранных народных средств. Поддерживающее действие в лечении тиреотоксикоза оказывает специально составленная диета.
Характеристика заболевания. Виды и возможные последствия
Тиреотоксикоз щитовидной железы — это заболевание, возникающее на фоне чрезмерной выработки гормонов щитовидной железой. Эндокринная система регулирует работу всех внутренних органов нашего организма с помощью гормонов, поступающих в кровь, поэтому нарушение в её работе приводит к сбою в деятельности дыхательной, нервной, пищеварительной и других систем. В зависимости от соотношения гормонов и степени поражения организма выделяют несколько форм тиреотоксикоза щитовидной железы:
- лёгкая форма — страдает только щитовидная железа, все остальные органы практически не подвергаются опасности;
- средняя форма — воздействие на большую часть органов человека, характеризуется нарушением обмена веществ;
- тяжёлая форма — может привести к серьёзным, иногда даже неизлечимым нарушениям во всех органах и системах, ослаблению и истощению организма.
Если больной тиреотоксикозом не получает должного лечения, болезнь может привести к очень серьёзным последствиям, особенно со стороны сердечно-сосудистой и центральной нервной системы. В их число входят:
- тиреотоксический криз;
- мерцательная аритмия;
- тахикардия;
- сердечная недостаточность;
- гипертония;
- нарушение сознания.
Все эти осложнения считаются опасными для жизни, поэтому важно вовремя подобрать необходимое лечение, а также поддерживать организм с помощью полноценного и сбалансированного питания.
Врачи единодушно подчеркивают, что лечение тиреотоксикоза щитовидной железы народными средствами не может заменить традиционную медицинскую терапию. Хотя некоторые растительные препараты и методы могут облегчить симптомы, их эффективность не всегда подтверждена научными исследованиями. Специалисты предупреждают, что самолечение может привести к ухудшению состояния и развитию осложнений. Важно помнить, что тиреотоксикоз — это серьезное заболевание, требующее комплексного подхода. Врачи рекомендуют обращаться за помощью к эндокринологам, которые могут назначить адекватное лечение, основанное на индивидуальных особенностях пациента. Использование народных средств возможно только в качестве дополнения к основному лечению и после консультации с врачом.
Причины и симптомы болезни
Тиреотоксикоз щитовидной железы не является самостоятельным заболеванием и всегда развивается на фоне уже имеющихся патологий. Возможными причинами его появления считаются:
- диффузный токсический зоб;
- узловой токсический зоб;
- опухоли гипофиза;
- наследственность.
Можно ли лечить тиреотоксикоз народными методами, и насколько это безопасно
Диетологи выделяют несколько видов лечебного питания, используемого при гипотиреозе. Поддерживающая диета рекомендована пациентам с нормальной массой тела. Она обеспечивает потребность организма в энергии и питательных веществах, предотвращает набор веса, развитие атеросклероза. Используют лечебный стол № 8 по Певзнеру, диету Мэри Шомон. Пациентам с избыточной массой тела показана диета для похудения. Она отличается меньшей калорийностью, преобладанием молочно-растительной пищи.
Диета Мэри Шомон
Мэри Шомон — писательница, которая сама страдала гипотиреозом. Она написала книгу о лечебном питании, чтобы помочь пациентам во всем мире легче переносить свое заболевание. Диета Мэри Шомон при гипотиреозе построена на следующих принципах:
- строго избегать голодания — прием пищи 5-6 раз в день небольшим порциями, суточная калорийность рациона 1800-2000 ккал;
- ежедневно употреблять продукты с высоким содержанием тирозина — бананы, авокадо, миндаль;
- ежедневно употреблять продукты с высоким содержанием йода — хурма, морепродукты, зелень, морская рыба;
- раз в день съедать тарелку каши на воде или обезжиренном молоке;
- раз в день съедать 200 грамм сырых фруктов или овощей для нормализации работы кишечника;
- раз в день съедать тарелку супа — овощного или на нежирном мясном бульоне.
Шомон предложила свой способ расчета допустимой калорийности рациона — массу тела больного в килограммах умножить на 25 и отнять от полученного результата 200. Человек весом 70 килограмм должен получать в сутки 1550 ккал. Это не строгий способ расчета калорийности, обязательно нужно учитывать образ жизни пациента и его профессию. Людям, которые активно занимаются спортом или тяжелым физическим трудом, требуется большее количество калорий. Те пациенты, которые имеют лишний вес, сидячую работу, должны уменьшать содержание калорий в рационе.
Диета № 8
Лечебный стол № 8 по Певзнеру предполагает ограничение в рационе животных жиров. Диета помогает поддерживать оптимальный вес, служит профилактикой атеросклероза и других сердечно-сосудистых осложнений. Из меню исключают:
- жирные сорта мяса и рыбы;
- жирные молочные и кисломолочные продукты;
- копчености, мясные и рыбные деликатесы, консервы;
- калорийные соусы.
Разрешены следующие продукты:
- белая рыба и все морепродукты;
- курица, индейка, кролик;
- любые крупы;
- овощи и фрукты;
- нежирные кисломолочные продукты.
Блюда запекают, тушат, отваривают, готовят на пару.
Диета для похудения
Рекомендована пациентам с избыточной массой тела. Ожирение развивается на фоне замедления обмена веществ, при метаболическом синдроме. Пациенты с лишним весом в большей степени подвержены риску осложнений, особенно со стороны сердечно-сосудистой системы.
Какие осложнения могут возникнуть при неадекватном лечении тиреотоксикоза
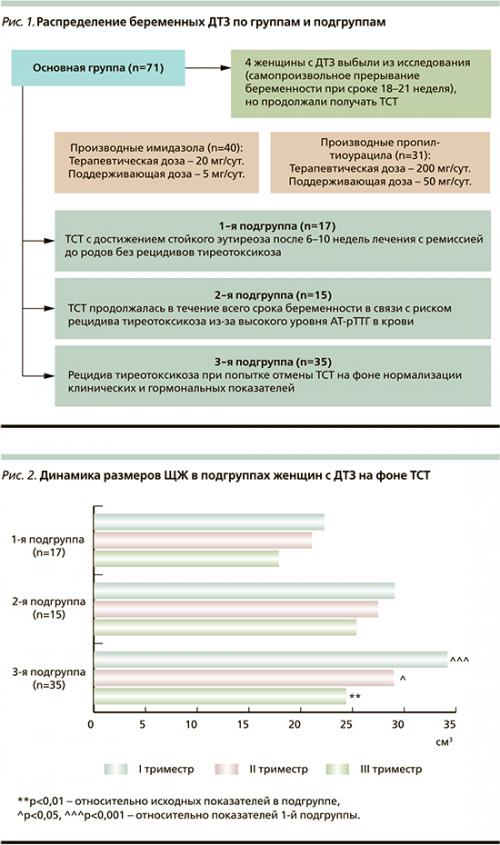
В исследование были включены 120 беременных женщин. Основную группу составила 71 беременная в возрасте от 19 до 37 лет (средней возраст – 27,4±0,5 года) с ДТЗ, две из них были беременны двойней. Продолжительность заболевания варьировалась от нескольких недель до 7 лет.
У 54 женщин ДТЗ был выявлен до беременности. Двадцать четыре женщины в момент наступления беременности получали лечение тиреостатиками. У 30 пациенток имелась ремиссия ДТЗ на этапе планирования беременности после отмены антитиреоидной терапии (от 1 года до 3 лет), но в период с 6-й по 25-ю неделю беременности отмечен рецидив тиреотоксикоза.
У 17 женщин дебют ДТЗ произошел во время беременности.
В контрольную группу были включены 49 беременных в возрасте от 17 до 40 лет (средний возраст – 26,7±0,7 года) без заболеваний ЩЖ и тяжелой соматической патологии. Все женщины контрольной группы получали препараты йодида калия в дозе 0,2 мг в сутки. У всех женщин этой группы беременность закончилась физиологическими родами.
Всем пациенткам с ДТЗ во время беременности проводилась тиреостатическая терапия (ТСТ): 40 женщин основной группы принимали производные имидазола (мерказолил, тирозол), 31 получала производные пропилтиоурацила (пропилтиоурацил, пропицил). Стартовая лечебная доза производных имидазола, принятая как терапевтическая, составила 20 мг/сут. В качестве лечебной (терапевтической) дозы производных пропилтиоурацила использовали 100–200 мг/сут. После устранения основных симптомов тиреотоксикоза антитиреоидная терапия либо полностью отменялась, либо был рекомендован прием тиреостатиков в поддерживающих дозах: производные имидазола – 5, производные пропилтиоурацила ПТУ – 50 мг/сут.
В зависимости от применяемых режимов ТСТ и характера течения ДТЗ беременные женщины основной группы были разделены на три подгруппы (рис. 1).
Всем женщинам, включенным в сравнительное открытое проспективное исследование, проведены сбор жалоб и анамнестических данных, а также физикальное, гинекологическое и общеклиническое обследования, исследование функционального состояния ЩЖ. Постановку диагноза ДТЗ и контроль лечения осуществлены на базе ФГБНУ «Научно-исследовательский институт акушерства, гинекологии и репродуктологии им. Д.О. Отта». Размеры ЩЖ оценивали методом пальпации по международной классификации ВОЗ . Ультразвуковое исследование ЩЖ всем беременным женщинам выполняли на аппарате Voluson 730, Expert GE. Измерение долей ЩЖ проводили при продольном и поперечном сканировании, объем ЩЖ рассчитывали по формуле J. Brunn .
Содержание в сыворотке крови беременных женщин свободного тироксина (свТ4), ТТГ и АТ-рТТГ определяли методом иммуноферментного анализа с использованием стандартных наборов фирмы «Алкор-Био» (Россия) и «DRG diagnostics» (Германия). Референсные интервалы формировались на основании данных контрольной группы.
Статистический анализ полученных результатов проведен с применением стандартных пакетов прикладных программ STATISTICA for WINDOWS (версия 7). Проверку гипотезы о равенстве двух средних проводили с помощью t-критерия Стьюдента. Для углубленной оценки риска события, определения диагностической ценности уровня АТ-рТТГ в крови, а также для исследования характера взаимосвязи между показателями различных групп использованы ROC-анализ, однофакторный дисперсионный анализ (ANOVA) с определением точного критерия Фишера (ТКФ) и корреляционный анализ. Данные в тексте, в таблицах и на графиках представлены в виде М±SD (где М – средняя арифметическая, SD – среднеквадратичное отклонение). Выводы базировались только на статистически значимых различиях.
Достигнутый уровень значимости (p) рассчитывался на всех этапах статистического анализа. Критерием статистической достоверности полученных результатов считали величину p.




