Щитовидная железа и её роль в организме. Щитовидная железа
- Щитовидная железа и её роль в организме. Щитовидная железа
- Щитовидная железа гормоны. Какие гормоны щитовидной железы нужно сдавать
- Как восстановить щитовидную железу. Анатомия и физиология работы щитовидной железы
- Щитовидная железа увеличена. Увеличение щитовидной железы из-за дефицита йода
- Щитовидная железа болезни. Аутоиммунный тиреоидит (АИТ)
- Щитовидная железа симптомы у женщин. Щитовидная железа у женщин
- Щитовидная железа лечение. Лечение заболеваний щитовидной железы
Щитовидная железа и её роль в организме. Щитовидная железа
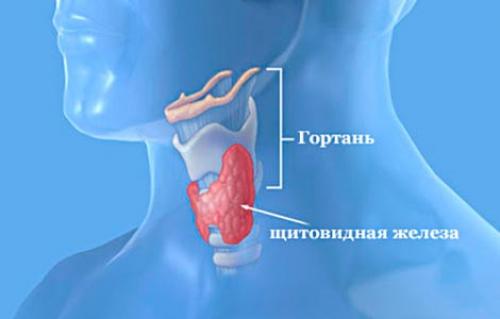
Щитовидная железа, glandula thyroidea, наиболее крупная из желез внутренней секреции у взрослого, располагается на шее впереди трахеи и на боковых стенках гортани, прилегая частично к щитовидному хрящу , откуда и получила свое название. Состоит из двух боковых долей, lobi dexter et sinister, и перешейка, isthmus , лежащего поперечно и соединяющего боковые доли между собой близ их нижних концов.
От перешейка отходит кверху тонкий отросток, носящий название lobus pyramidaiis , который может простираться до подъязычной кости. Верхней своей частью боковые доли заходят на наружную поверхность щитовидного хряща, прикрывая нижний рог и прилежащий участок хряща, книзу они доходят до пятого — шестого кольца трахеи; перешеек задней поверхностью прилежит ко второму и третьему кольцам трахеи, доходя иногда своим верхним краем до перстневидного хряща.
Задней поверхностью доли соприкасаются со стенками глотки и пищевода. Наружная поверхность щитовидной железы выпуклая, внутренняя, обращенная к трахее и гортани, вогнутая. Спереди щитовидная железа покрыта кожей, подкожной клетчаткой, фасцией шеи, дающей железе наружную капсулу, capcula fibrosa, и мышцами: mm. sternohyoideus, sternothyroideus et omohyoideus. Капсула посылает в ткань железы отростки, которые делят ее на дольки состоящие из фолликулов, folliculi gl. thyroideae , содержащих коллоид (в его составе йодсодержащее вещество тироидин).
В поперечнике железа имеет около 50 — 60 мм, в переднезаднем направлении в области боковых долей 18 — 20 мм, а на уровне перешейка 6 — 8 мм. Масса составляет около 30 — 40 г, у женщин масса железы несколько больше, чем у мужчин, и иногда периодически увеличивается (во время менструаций). У плода и в раннем детстве щитовидная железа относительно больше, чем у взрослого.
Щитовидная железа гормоны. Какие гормоны щитовидной железы нужно сдавать
Анализы на гормоны могут показать уровень общих (связанных с белком) и свободных гормонов.– Наиболее приоритетным значимым гормоном является тиреотропный гормон (ТТГ), – говорит врач-эндокринолог Зухра Павлова. – Он синтезируется в головном мозге и стимулирует работу щитовидной железы, а также синтез гормона тироксина. Чаще всего врачи смотрят количество именно ТТГ, потому что это наиболее показательный гормон – он отражает недостаточность синтеза гормонов щитовидной железы.Большая часть гормонов в крови связывается с белками – они помогает доставлять их в органы и ткани. И лишь небольшая их часть «свободна» для проникновения в ткани, напрямую оказывая биологические эффекты.– Вторым по приоритетности является Т4 свободный гормон, не связанный с белком-переносчиком, – продолжает доктор Павлова. – Когда мы хотим определить гормональное состояние, расстройство эндокринной системы и щитовидной железы, мы смотрим ТТГ и Т4. Если ТТГ высокий, а Т4 еще в норме, значит, заболевание начинает развиваться, но оно еще без выраженных клинических проявлений.Т4 – это основная форма гормона щитовидной железы, циркулирующего в крови (его в среднем около 95%). Чтобы проявлять свое действие, Т4 превращается в Т3 путем удаления атома йода. Это происходит главным образом в печени и в определенных тканях, где действует Т3, например, в головном мозге. Т3 обычно составляет около 5% тиреоидных гормонов, циркулирующих в крови.– При заболеваниях врачи оценивают несколько факторов, – говорит врач-эндокринолог Зухра Павлова. – Если есть подозрение на аутоиммунное заболевание щитовидной железы, например, врач ультразвуковой диагностики написал в заключении по УЗИ, что у пациента есть диффузные изменения щитовидной железы по типу тиреоидита, врач может назначить анализы на антитела к щитовидной железе. Если есть подозрение на диффузно-токсический зоб, будут назначены анализы на антитела к рецепторам тиреотропного гормона. Эти тесты помогут поставить правильный диагноз и подобрать адекватное лечение.
Как восстановить щитовидную железу. Анатомия и физиология работы щитовидной железы
 Щитовидная железа находится на передней части шеи, на уровне щитовидного хряща. В своём составе имеет две половинки, расположенные с правой и левой стороны шеи. Обе части соединяются между собой посредством промежуточной доли, называемой перешейком. В некоторых случаях встречается аномальное расположение щитовидной железы: за грудиной, под нижней челюстью. На микроскопическом уровне щитовидная железа состоит из фолликулов. Фолликул представляет собой своеобразную капсулу, состоящую из тироцитов (клеток щитовидной железы). Тироциты одной поверхностью обращены внутрь фолликула и синтезируют фолликулярную жидкость под названием коллоид (содержит гормоны Т3, Т4, аминокислоты, тиреоглобулин) .Другой стороной, тироциты прикрепляются к мембране, состоящей из соединительной ткани. Объединение нескольких фолликулов называется долькой.Тироциты вырабатывают йодированные гормоны щитовидной железы Т3, Т4.Между фолликулами расположены парафолликулярные клетки, которые синтезируют гормон кальцитонин, участвующий в обмене кальция в организме. Вырабатываются йодированные щитовидные гормоны в несколько последовательных этапов. Все нижеперечисленные процессы происходят в тироцитах при непосредственном участии специальных ферментов – пероксидаз. Функция тироцитов является двойственной: С одной стороны они синтезируют гормоны Т3, Т4, которые откладываются и хранятся в фолликулярной жидкости в неактивном состоянии, в виде запаса. На первом этапе происходит поглощение щитовидной железой неорганическогоиз крови, который находится в неактивном состоянии. На втором этапе осуществляется органификация йода путем присоединения его к белку тиреоглобулину, а именно к остаткам тирозина (заменимая аминокислота) находящегося в его составе.При присоединении одной молекулы йода образуется монойодтирозин. При присоединении двух молекул йода образуется дийодтирозин. С другой стороны при недостатке все тех же йодированных гормонов, используется коллоид для образования новых порций активных Т3, Т4, которые затем поступают в кровь. Третий этап знаменуется тем, что происходит конденсация йодтирозинов, и образуются:
Щитовидная железа находится на передней части шеи, на уровне щитовидного хряща. В своём составе имеет две половинки, расположенные с правой и левой стороны шеи. Обе части соединяются между собой посредством промежуточной доли, называемой перешейком. В некоторых случаях встречается аномальное расположение щитовидной железы: за грудиной, под нижней челюстью. На микроскопическом уровне щитовидная железа состоит из фолликулов. Фолликул представляет собой своеобразную капсулу, состоящую из тироцитов (клеток щитовидной железы). Тироциты одной поверхностью обращены внутрь фолликула и синтезируют фолликулярную жидкость под названием коллоид (содержит гормоны Т3, Т4, аминокислоты, тиреоглобулин) .Другой стороной, тироциты прикрепляются к мембране, состоящей из соединительной ткани. Объединение нескольких фолликулов называется долькой.Тироциты вырабатывают йодированные гормоны щитовидной железы Т3, Т4.Между фолликулами расположены парафолликулярные клетки, которые синтезируют гормон кальцитонин, участвующий в обмене кальция в организме. Вырабатываются йодированные щитовидные гормоны в несколько последовательных этапов. Все нижеперечисленные процессы происходят в тироцитах при непосредственном участии специальных ферментов – пероксидаз. Функция тироцитов является двойственной: С одной стороны они синтезируют гормоны Т3, Т4, которые откладываются и хранятся в фолликулярной жидкости в неактивном состоянии, в виде запаса. На первом этапе происходит поглощение щитовидной железой неорганическогоиз крови, который находится в неактивном состоянии. На втором этапе осуществляется органификация йода путем присоединения его к белку тиреоглобулину, а именно к остаткам тирозина (заменимая аминокислота) находящегося в его составе.При присоединении одной молекулы йода образуется монойодтирозин. При присоединении двух молекул йода образуется дийодтирозин. С другой стороны при недостатке все тех же йодированных гормонов, используется коллоид для образования новых порций активных Т3, Т4, которые затем поступают в кровь. Третий этап знаменуется тем, что происходит конденсация йодтирозинов, и образуются:- Трийодтиронин (Т3) – при присоединении монойодтирозина и дийодтирозина. Содержит три молекулы йода. Содержится в крови в малых количествах и является наиболее функционально активным.
Щитовидная железа увеличена. Увеличение щитовидной железы из-за дефицита йода
Для образования гормонов щитовидной железы необходимо адекватное потребление йода. В районах с тяжелым дефицитом йода его недостаточное потребление приводит к слабой выработке гормонов у жителей и практически поголовной заболеваемости.
Дефицит йода особенно часто возникает у беременных женщин: в этот период потребность в этом элементе повышается. По статистике, примерно половина будущих мам страдает по крайней мере от небольшого дефицита йода.
При отсутствии доступного йода щитовидная железа обычно вырабатывает достаточное количество гормона щитовидной железы, но расплата за это — увеличение органа. В зависимости от стадии увеличения, зоб сначала становится ощутимым, а затем видимым невооруженным глазом.
При большом зобе пациенты чувствуют сильное давление в шее, им сложно дышать и глотать. При отсутствии лечения увеличенная щитовидная железа становится огромной.
Профилактика зоба возможна путем правильного потребления йода. Можно использовать йодированную поваренную соль или специальные добавки, выписанные эндокринологом. Адекватное потребление йода очень важно во время беременности и в подростковом возрасте.
Суточная потребность в йоде зависит от возраста (европейские нормы):
- 50 мкг/сутки до 1 года;
- от 2 до 6 лет — 90 мкг в день;
- от 7 до 12 лет суточная потребность — 120 мкг;
- для взрослых — 150 мкг в день;
- для беременных и для грудного вскармливания — 200 мкг в день.
При дисфункции щитовидной железы гипертрофия щитовидной железы может не возникать. В случае более серьезного дефицита йода или другой дисфункции, когда щитовидная железа не вырабатывает достаточного количества гормона, пациенты жалуются на:
- усталость и сонливость;
- плохую способность к концентрации;
- частые заболевания простудой;
- выпадение волос;
- сухость кожи;
- запоры;
- увеличение веса;
- слабое сердцебиение;
- нерегулярные менструации.
В этом случае лечение заболевания возможно путем приема гормонов щитовидной железы.

Недостаток йода в организме
Обратите внимание, что в случае других проблем со щитовидной железой: воспаление, повышенная активность — потребление йода может вызвать или усугубить симптомы.
Щитовидная железа болезни. Аутоиммунный тиреоидит (АИТ)
Заболевание, относящееся к разряду аутоиммунных, когда собственная иммунная система вырабатывает антитела, влияющие на работу ЩЖ.
Типичными для АИТа являются антитела к тиреопероксидазе (ат к ТПО) - более специфичные по заболеванию и антитела к тиреоглобулину (ат к ТГ). При иммунной агрессии этими антителами развивается постепенное снижение работы ЩЖ, т.е. возникает гипотиреоз - одно из закономерных проявлений АИТа.
Происходящий в щитовидной железе патологический процесс способен изменить не только функцию, но и ее структуру. При УЗИ щитовидной железы определяются специфические для АИТа изменения. Поскольку АИТ приводит к гипотиреозу, то лечение заболевания сводится к назначению гормона ЩЖ (тироксина) для восполнения дефицита гормонов в организме.
Лечение назначается только при снижении работы ЩЖ. Если у пациента только определяется в крови повышенный уровень антител, но функция ЩЖ нормальна, лечения не назначают. Функцию ЩЖ оставляют на ежегодный контроль и более частый контроль у женщин во время беременности. Считается также, что наличие аутоиммунного заболевания одного органа способно сочетаться с другими аутоиммунными заболеваниями (других органов). Поэтому обнаружение АИТа нередко влечет за собой обследование других эндокринных желез.
Для установления диагноза «Аутоиммунный тиреоидит» необходимо выявление не менее двух из трех показателей (сниженная работа ЩЖ (гипотиреоз), наличие антител к ЩЖ, специфическая картина структуры ЩЖ при УЗИ).
Если присутствует только один параметр, то диагноз выставляется «под вопросом» и берется на контроль.
Щитовидная железа симптомы у женщин. Щитовидная железа у женщин
Щитовидная железа у женщин наиболее восприимчива к любым эндо- и экзогенным факторам. Йододефицитные заболевания в женском организме могут сопровождаться нарушениями репродуктивной функции. У женщин болезни щитовидной железы встречаются примерно в 8-20 раз чаще, нежели у мужчин той же возрастной категории. Например, такое аутоиммунное заболевание ЩЖ, как тиреоидит у женщин диагностируется в 25 раз чаще. Развитию гипо- и гипертиреоза представительницы прекрасного пола также более подвержены, чем мужчины.
Щитовидная железа у беременных
В период беременности нагрузка на щитовидную железу в женском организме увеличивается многократно. Соответственно, и вероятность развития различных заболеваний также возрастает. Для нормального развития плода и поддержания здоровья будущей матери необходимо большее количество тиреоидных гормонов. Чтобы избежать развития недостатка тироксина и трийодтиронина во время беременности, женщинам необходимо употреблять больше йода . Так, потребность женского организма в йоде при вынашивании ребенка возрастает до 250-300 мкг/сут. Такая же потребность сохраняется и в период кормления грудью.
Опасным для плода является недостаток тиреоидных гормонов, поэтому при предрасположенности к болезням щитовидной железы во время беременности важно постоянно наблюдаться у врача-эндокринолога. Особенно важным является контроль работы ЩЖ в первой половине беременности, когда в развитии плода участвуют в большей части тиреоидные гормоны матери.
Щитовидная железа лечение. Лечение заболеваний щитовидной железы
На основании осмотра и проведенных обследований специалист принимает решение о соответствующей коррекции состояния пациента. Лечение заболеваний щитовидной железы подбирается индивидуально для каждого больного, носит комплексный, продолжительный характер.
Все методики компенсации недостаточной или избыточной функции органа направлены на приведение к норме уровня тиреоидных гормонов в крови. Для этого показано медикаментозное лечение, в случае гипотиреоза используется заместительная гормонотерапия. При гиперфункции щитовидной железы также назначаются лекарственные препараты, которые способны блокировать излишнюю выработку гормонов железы. В случае неэффективности медикаментозного лечения прибегают к хирургическому вмешательству (методу крайнего выбора). Кроме того, для подавления гипертиреоза используют метод радиойодтерапии, основанной на применении для лечения радиоактивного йода, который является наиболее безопасным и эффективным на сегодняшний день.
В случае изменений размеров и структуры органа также пользуются различными методами диагностики. Эндемический зоб – это значительное увеличение щитовидной железы, развивающееся вследствие дефицита йода – лечится йодсодержащими препаратами. В случае выявления диффузного или узлового зоба, сопровождающегося гипертиреозом, также используются лекарственные средства.
Если же разрастание железы значительное, а обнаруженные узлы имеют большой размер или специалист подозревает развитие злокачественных процессов, применяют хирургическое вмешательство. Без операции не обойтись и в случае установленного рака щитовидной железы, так как остальные методы борьбы с ним неэффективны.




