За что отвечает щитовидная железа. Гормоны щитовидной железы
- За что отвечает щитовидная железа. Гормоны щитовидной железы
- Щитовидная железа симптомы у женщин. Какие симптомы свидетельствуют о заболевании щитовидной железы и как его лечить?
- Как восстановить щитовидную железу. Содержание статьи:
- Щитовидная железа гормоны. Исследования при тиреотоксикозе
- Щитовидная железа увеличена симптомы. Симптомы узлового зоба
- Щитовидная железа строение. Ультразвуковая анатомия щитовидной железы и органов шеи. Профессор В. А. Изранов. Лекция для врачей
За что отвечает щитовидная железа. Гормоны щитовидной железы
«Гормон» – термин, появившийся более сотни лет назад (1902 год) благодаря экспериментам, проведенным Старлингом и Бейлиссом. По мнению первооткрывателей, гормонами можно было назвать любое вещество, вырабатываемое одними органами и тканями и участвующее в работе других. На современном этапе развития науки под гормонами подразумевают высокоактивные вещества, синтезируемые эндокринными железами. Гормоны , поступая в кровоток, транспортируются к органам и тканям различных систем организма и принимают активное участие в регуляции выполняемых ими функций.
Такой эндокринный орган, как щитовидная железа, отвечает за синтез двух групп гормонов. Это тиреоидные гормоны и пептидный гормон кальцитонин:
- Тиреоидные (йодсодержащие) гормоны щитовидной железы синтезируются фолликулярными клетками эндокринного органа.
Их выработка контролируется гипоталамо-гипофизарной системой. К тиреоидным гормонам относится тироксин и триодтиронин. Основным их предназначением является регуляция многочисленных обменных процессов в организме.
- За синтез кальцитонина, иначе именуемого тиреокальцитонином, отвечают светлые клетки щитовидной железы.
Выработка данного гормона регулируется паратиреокрином, пептидным гормоном, продуцируемым главными клетками паращитовидных желез.
Стоит отметить, что тиреоидные гормоны щитовидной железы синтезируются не только самим эндокринным органом. Так, тироксин (Т4) – гормон, продуцируемый только ЩЖ, а трийодтиронин вырабатывается ей лишь в малой части. Основная часть гормона Т3 образуется посредством отделения одного атома йода от тироксина в периферических тканях и органах, например, в печени или почках. При этом часть отделенных атомов от тироксина вновь «идет» в обработку щитовидной железой и принимает участие в синтезе тиреоидных гормонов.
Щитовидная железа - эндокринный орган, ответственный за синтез двух групп гормонов: тиреоидных и пептидного гормона кальцитонина.
Тиреоидные гормоны
К тиреоидным гормонам относятся тироксин (Т4) и трийодтиронин (Т3). Их основное предназначение - регуляция обменных процессов в организме.
Выработка тиреоидных гормонов контролируется паратиреокрином, пептидным гормоном, продуцируемым главными клетками паращитовидных желез.
Синтез тиреоидных гормонов
Тироксин (Т4) синтезируется только щитовидной железой, в то время как трийодтиронин (Т3) вырабатывается ею в относительно небольшом количестве. Основная часть гормона Т3 образуется посредством отделения одного атома йода от тироксина в периферических тканях и органах, например, в печени или почках.
Часть отделенных атомов от тироксина вновь "идет" в обработку щитовидной железой и принимает участие в синтезе тиреоидных гормонов.
Щитовидная железа симптомы у женщин. Какие симптомы свидетельствуют о заболевании щитовидной железы и как его лечить?
Заболевания щитовидной железы по частоте распространения находятся на третьем месте после сердечно — сосудистых патологий и сахарного диабета. Дисфункции этого органа негативно отражаются на обмене веществ, состоянии сердечно — сосудистой, репродуктивной и нервной системы, влияют на массу тела, общее самочувствие и становятся причиной соматических болезней.
Щитовидная железа: ее роль в организме
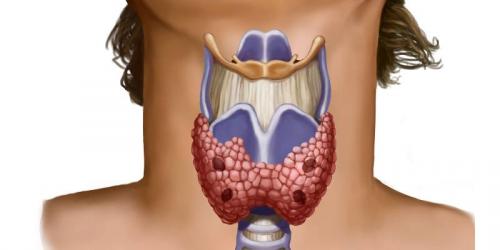
Заболевания щитовидной железы
Щитовидка — одна из важнейших желез внутренней секреции, задача которой состоит в хранении йода и выработке йодсодержащих гормонов — тироксина, трийодтиронина и кальцитонина. Два первых гормона принимают участие в энергетических и метаболических процессах, отвечают за нормальный рост органов и тканей, созревание нервной системы, обеспечивают выработку половых гормонов и половое развитие.
Кальцитонин принимает активное участие в регулировании клеточного обмена кальция и фосфора, благодаря которым происходит формирование костей и опорно — двигательного аппарата. Это гормон компенсирует износ костной ткани путем встраивания фосфатов и кальция и тем самым устраняет нарушение костных структур. Именно от кальцитонина зависит рост и развитие человека, крепость его костей и зубов.
Щитовидная железа отвечает за нормальное протекание энергетического, белкового, углеводного и жирового обмена, правильную работу иммунной, репродуктивной и эндокринной системы, за состояние кожи, ногтей и волос. От этой железы зависит полноценное умственное и физическое развитие. Поэтому дефицит любого из гормонов может привести к развитию аутоиммунных заболеваний, тяжело поддающихся лечению. Если же недостаток тиреоидных гормонов возникает в период беременности, значительно увеличивается риск развития патологий плода, что может закончиться его гибелью.
В медицине выделяют три основных состояния щитовидной железы, определяющих ее функциональную активность:
Эутиреоз. Патологические нарушения касаются только щитовидки. При этом производство и выведение тиреоидных гормонов не нарушается, а все подконтрольные органы и системы полноценно выполняют свои функции. В итоге возникают морфологические изменения самого органа (образование зоба, узлов, гиперплазии).
Гипертиреоз. Состояние, при котором чрезмерная активность железы приводит к избыточной выработке гормонов и вбрасыванию их в кровоток. В результате происходит ускорение обменных процессов и появляются характерные отклонения в поведении и самочувствии человека.
Гипотиреоз. Состояние, развивающееся на фоне дефицита гормонов и сопровождающееся энергетической недостаточностью. Протекание метаболических процессов замедляется, что тормозит психическое и половое развитие в детском возрасте, а у взрослых сопровождается рядом характерных симптомов.
Работа самой щитовидной железы подконтрольна гипофизу, который вырабатывает тиреотропный гормон (ТТГ). Для диагностики патологий железы применяют анализ, позволяющий определить содержание ТТГ в организме. Так, если уровень ТТГ повышен, говорят о развитии гипертиреоза, а снижение показателя ниже нормы, свидетельствует о возникновении гипотиреоза.
Нарушения функций щитовидки затрагивают практически все органы и системы человеческого организма, в том числе и самые основные — сердечно — сосудистую, нервную и репродуктивную. Патологические изменения зависят от множества причин, как внутренних, так и внешних, многие из них связаны с образом жизни, возрастом и половой принадлежностью пациента.

Причины заболеваний щитовидной железы
К заболеваниям щитовидной железы приводит множество факторов, среди которых наибольшую роль играют:
наследственная предрасположенность;
нарушение функций эндокринной системы;
инфекционные и хронические заболевания;
сбои в работе иммунной системы;
прием некоторых медицинских препаратов;
стрессовый фактор, регулярные психоэмоциональные перегрузки;
несбалансированный рацион питания, связанный с недостатком важнейших витаминов и дефицитом йода;
неблагоприятная экологическая среда (в частности повышенный радиационный фон).
Множество провоцирующих факторов может стать пусковым механизмом, ведущим к разбалансировке функций щитовидной железы. Самые разнообразные причины влияют на состояние железы внутренней секреции и заставляют ее усиливать или уменьшать выработку гормонов. Со временем орган изнашивается, а сбои в его работе провоцируют такие функциональные нарушения, как гипо- или гипертиреоз или появление зоба и опухолей.

Как восстановить щитовидную железу. Содержание статьи:
Гормоны щитовидной железы регулируют обмен веществ, функции нервной и сердечно-сосудистой систем. Недостаточная секреторная активность щитовидки называется гипотиреозом. Это патологическое состояние негативно отражается на здоровье человека. Его лечение требует комплексного подхода.
Часто врачи назначают минералы и витамины при гипотиреозе: они помогают улучшить общее состояние пациента, нормализовать функции щитовидной железы Источник:
Эндокринология. Национальное руководство. Дедова И.И., Мельниченко Г.А. Москва: ГЭОТАР-Медиа. 2012. .
Последствия нехватки микроэлементов
Тиреоидные гормоны представляют собой йодированные производные тирозина. Для их синтеза щитовидной железе нужно достаточное содержание в организме человека йода.
Большая часть населения России проживает в регионах, где в почве, воде и продуктах питания низкое содержание этого микроэлемента. Из-за этого поступление йода в организм снижается и не покрывает физиологической потребности. Особенно часто йододефицит возникает у детей и подростков в периоды быстрого роста, у беременных женщин Источник:
Синдром гипотиреоза. Трошина Е.А., Юкина М.Ю. Клиницист. 2008. №1. с.45-49 .
Недостаток йода, который сохраняется на протяжении длительного времени, сопряжен с высоким риском развития ряда заболеваний:
- узлового или диффузного зоба;
- гипотиреоза;
- эндемического кретинизма.
Йододефицит — одна из причин самопроизвольных выкидышей, высокой перинатальной смертности, задержки психомоторного развития детей раннего возраста.
Витамины для щитовидной железы
Чаще всего назначают такие витамины для щитовидки при гипотиреозе:
- Витамин А (ретинол). Нормализует синтез тиреотропного гормона, от уровня которого зависит функциональная активность щитовидной железы. Витамин A способствует всасыванию йода из продуктов питания и его усвоению.
- Витамин B1(тиамин). Снижает повышенную утомляемость, которая часто встречается у пациентов с недостаточной функцией щитовидки.
- Витамин B2(рибофлавин). Один из симптомов гипотиреоза — анемия. Рибофлавин участвует в метаболизме железа, благодаря чему способствует повышению уровня гемоглобина.
- Витамин B6(пиридоксин). Регулирует многие обменные процессы, нормализует работу эндокринной системы, купирует неврологические нарушения.
- Витамин B9(фолиевая кислота). Отвечает за рост клеток, предотвращает повреждение их генетического материала во время деления. Также фолиевая кислота улучшает настроение, повышает работоспособность.
- Витамин B12(цианокобаламин). Один из симптомов гипотиреоза — депрессивное расстройство. Цианокобаламин увеличивает синтез нейромедиатора дофамина, который еще называют гормоном счастья.
- Витамин E (токоферол). Усиливает образование тиреотропного гормона, улучшает обмен селена и йода.
- Витамин D (кальциферол). Дефицит витамина D — одна из наиболее актуальных проблем медицины. Многие пациенты задают эндокринологам вопрос: «Витамин Д при гипотиреозе полезен или вреден для организма?». В комплексную терапию болезни Хашимото включают кальциферол, особенно в случаях, когда это аутоиммунное воспаление щитовидной железы протекает со снижением ее секреторной функции. Витамин D не назначают людям с диффузным токсическим зобом. Это связано с тем, что он еще больше усиливает образование тиреоидных гормонов, в результате чего состояние человека ухудшается Источник:
Содержание витамина D3 и некоторых адипокинов при гипотиреозе. Капралова И.Ю, Вербовой А.Ф., Шаронова Л.А. МвК. 2014. №3. с.42-45 .
Принимать витаминные комплексы следует только по назначению врача, который учитывает все показания и противопоказания.
Щитовидная железа гормоны. Исследования при тиреотоксикозе
При выявлении тиреотоксикоза в перечень возможных диагнозов входят:
- болезнь Грейвса (диффузный токсический зоб);
- функциональная автономия щитовидной железы;
- рак щитовидной железы;
- деструктивный тиреотоксикоз как первая фаза тиреоидитов (послеродового, подострого, амиодарон-индуцированного тиреотоксикоза 2 типа);
- беременность.
Также на появление патологии влияет прием препаратов тироксина при отсутствии нарушений функции щитовидной железы.
При подозрении на болезнь Грэйвса (диффузное увеличение щитовидной железы по УЗИ, симптомы эндокринной офтальмопатии) необходимо сдать анализ на антитела к рецептору ТТГ (в норме до 2 МЕ/л).
При выявлении по результатам ультразвукового исследования узловых образований более 1 см в диаметре и повышенного уровня тиреоидных гормонов, помимо пункционной биопсии узлов, производят сцинтиграфию щитовидной железы с технецием для выявления функциональной автономии.
При наличии подозрений по УЗИ на рак щитовидной железы обязательным этапом является проведение пункционной биопсии и исследование кальцитонина. Далее проводятся более сложные визуализирующие исследования (КТ, МРТ).
После радикальной операции по поводу рака щитовидной железы определение уровня тиреоглобулина и антител к нему является обязательным исследованием, проводящимися с целью раннего выявления возможных метастазов. В норме тиреоглобулин составляет 1,4-74,0 нг/мл.
При тиреоидитах, имеющих аутоиммунное происхождение (послеродовой, цитокин-индуцированный и др.), необходимо определение уровня антител к тиреопроксидазе (в норме менее 35 мЕд/мл) и антител к тиреоглобулину (в норме менее 100 мЕд/мл).
Для выявления симуляции тиреотоксикоза необходимо определение уровня тиреоглобулина. При истинной гиперфункции содержание его в крови повышается, а при приеме тироксина нет.
При отсутствии каких-либо симптомов тиреотоксикоза (тахикардии, нарушения ритма и других проявлений поражения сердечно-сосудистой системы, экзофтальм, похудения) у беременной с повышенным уровнем тиреоидных гормонов необходимости в дальнейшем обследовании нет, так как бессимптомное повышение данных показателей во время гестации является нормой.
Щитовидная железа увеличена симптомы. Симптомы узлового зоба
В течение долгого времени узловой зоб никак себя не проявляет. Щитовидная железа, как правило, увеличивается неравномерно и несимметрично. Чаще всего обращает на себя внимание явный косметический дефект в районе шеи, ощущение сдавления шеи, симптоматика тиреотоксикоза.
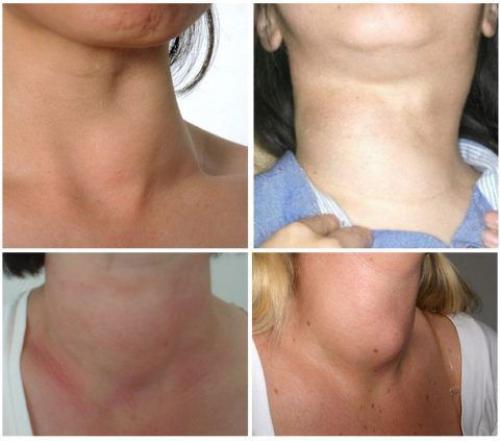
Небольшие узлы щитовидной железы (до 2 см) клинически себя не проявляют и обнаруживаются случайно. Однако, если узел достигает больших размеров, появляется косметический дефект, представленный опухолью на передней поверхности шеи, а у некоторых больных имеют место быть компрессионные симптомы, обусловленные смещением или сдавлением трахеи. Такие пациенты жалуются на возникновение неприятных ощущений при глотании и першения в горле. Осиплость голоса говорит о смещении гортанного возвратного нерва, характерное для рака щитовидной железы. Опухоль, выходящая за пределы капсулы, способна прорасти в возвратный нерв.
Самые частые жалобы, которые возникают у пациентов:
- ощущение «кома» в горле;
- постоянная осиплость голоса;
- постепенно нарастающее затруднение дыхания;
- продолжительный сухой кашель;
- частые приступы удушья.
Эти симптомы возникают из-за постоянного сдавления трахеи щитовидной железой. При сильном увеличении железы возникает смещение и сдавление пищевода, затрудняющее глотание. В редких случаях при сдавлении зобом сосудов появляется головокружение и шум в ушах. Появление неприятных ощущений и болезненности в области узла являются признаками быстрого роста узла либо возникновения воспаления или кровоизлияния.
Образование узлового зоба щитовидной железы чаще всего протекает без нарушения её функции, однако может возникнуть гипертиреоз или гипотиреоз — недостаток или избыток гормонов щитовидной железы. Гипотериоз проявляется:
- склонностью к появлению бронхита, пневмонии, ОРВИ;
- болью в районе сердца, гипотонией;
- сонливостью и депрессией ;
- желудочно-кишечными расстройствами (тошнотой, снижением аппетита, метеоризмом);
- сухостью кожи, выпадением волос, снижением температуры тела;
- возможной задержкой роста и умственного развития у детей;
- возможными расстройствами менструального цикла, самопроизвольными абортами и даже бесплодием у женщин;
- вероятным снижением либидо и потенцией у мужчин.
Гипертериоз при узловом зобе характеризуется:
- незначительным повышением температуры (длительным субфебрилитетом);
- дрожью в руках;
- бессонницей ;
- раздражительностью;
- постоянно испытываемым чувством голода и снижением веса;
- тахикардией, смещением глазного яблока (экзофтальмом) и другими признаками.
Щитовидная железа строение. Ультразвуковая анатомия щитовидной железы и органов шеи. Профессор В. А. Изранов. Лекция для врачей
Лекция для врачей "Ультразвуковая анатомия щитовидной железы". Лекцию для врачей проводит профессор В. А. Изранов.
Дополнительный материал
Анатомия щитовидной железы
Щитовидная железа (ЩЖ) является самой крупной эндокринной железой человеческого организма, имеющей только внутрисекреторную функцию. Ее масса у взрослого человека составляет около 15-20 г. ЩЖ состоит из двух долей и перешейка, располагающихся на передней поверхности трахеи и по ее бокам (рис. 3.1). Иногда от перешейка отходит дополнительная пирамидальная доля. ЩЖ развивается из выпячивания середины дна первичной глотки. Ее закладка происходит на 15 неделе внутриутробного развития, к 18-20 неделе она начинает продуцировать тиреоидные гормоны. При нарушениях эмбриогенеза ЩЖ могут развиваться различные аномалии ее расположения. К ним относятся кисты щитоязычного протока, язычная ЩЖ, а также срединные и боковые остатки тиреоидной ткани.
ЩЖ состоит из клеток двух разных видов: фолликулярных и парафолликулярных (С-клетки). Фолликулярные клетки, продуцирующие тироксин (Т4) и трийодтиронин (Т3), формируют в железе многочисленные фолликулы, каждый из которых состоит из центральной полости, заполненной коллоидом, главной составляющей которого является белок тиреоглобулин, окруженной одним слоем кубовидных эпителиальных клеток (рис. 3.2). Парафолликулярные клетки (С- клетки) продуцируют белковый гормон кальцитонин.
Т4 и Т3 синтезируются из аминокислоты тирозина. Кроме того, существует биологически неактивный реверсивный трийодтиронин (рТ3), который образуется при дейодировании внутреннего кольца Т4 (рис. 3.3).
Необходимым структурным компонентом тиреоидных гормонов является йод. Этот микроэлемент практически полностью всасывается в кишечнике, откуда в ионизированной форме поступает в плазму крови. Перенос йода внутрь тироцита энергозависим и осуществляется сопряженно с обратной транспортировкой натрия натрий-йодидным симпортером (NIS). В клетках ион йода окисляется, после чего подвергается органификации, присоединяясь к остаткам молекул аминокислоты тирозина, которые присутствуют в тиреоглобулине, синтезируемом фолликулярными клетками. После этого тиреоглобулин изменяет свою структуру таким образом, что тирозильные остатки сближаются друг с другом, облегчая реакцию конденсации между ними. Йодирование тирозильных остатков и реакция конденсации происходят при участии тиреоидной пероксидазы (ТПО), локализованной в микросомальной фракции фолликулярных клеток. Далее содержащий связанные йодтиронины тиреоглобулин транспортируется через апикальную мембрану и откладывается в коллоидной полости фолликула, после чего вновь поступает в тироциты, перемещается к их базальной мембране, высвобождает йодтиронины, которые выделяются в кровь. Попав в кровь, Т4 и Т3 разносятся по организму в основном в связанном с белками плазмы (тироксинсвязывающий глобулин, преальбумин (транстиретин), альбумин) виде. Период полужизни в крови для Т4 равен 7-9 дням, для Т3 - 2 дням.




